Behçets sygdom - Behçet's disease
| Behçets sygdom | |
|---|---|
| Andre navne |
|
 | |
| En person med hypopyon, som kan ses ved anterior uveitis hos en person med Behçets sygdom | |
| Udtale | |
| Specialitet | Reumatologi , immunologi |
| Symptomer | Mundsår , kønsorganer, betændelse i øjet, gigt , kronisk træthed |
| Komplikationer | Blindhed , ledbetændelse , blodpropper , aneurisme |
| Almindelig start | 20'erne til 40'erne |
| Varighed | Langsigtet |
| Årsager | Ukendt |
| Diagnostisk metode | Baseret på symptomer |
| Differential diagnose | Reaktiv arthritis , Stevens -Johnsons syndrom , Sweet syndrom |
| Medicin | Immunsuppressiv medicin såsom kortikosteroider |
| Prognose | Ofte forbedres med tiden |
| Frekvens | Sjælden (USA, EU), mere almindelig (Mellemøsten, Asien) |
Behçets sygdom ( BD ) er en type inflammatorisk lidelse, der påvirker flere dele af kroppen. De mest almindelige symptomer omfatter smertefulde munnsår , kønsorganer, betændelse i dele af øjet og gigt . Sårene varer typisk et par dage. Mindre almindeligt kan der være betændelse i hjernen eller rygmarven, blodpropper , aneurismer eller blindhed . Ofte kommer og går symptomerne.
Årsagen er ukendt. Det menes at være delvist genetisk . Behçets smitter ikke . Diagnosen er baseret på mindst tre episoder af munnsår på et år sammen med mindst to af følgende: kønssår, øjenbetændelse, hudsår, en positiv hudpriktest .
Der er ingen kur. Behandlinger kan omfatte immunsuppressiv medicin såsom kortikosteroider og livsstilsændringer. Lidokain mundskyl kan hjælpe med smerterne. Colchicin kan reducere hyppigheden af angreb.
Selvom det er sjældent i USA og Europa, er det mere almindeligt i Mellemøsten og Asien. I Tyrkiet er for eksempel omkring 2 pr. 1.000 påvirket. Begyndelsen er normalt i en persons 20'ere eller 40'ere. Sygdommen blev oprindeligt beskrevet af den tyrkiske hudlæge Hulusi Behçet i 1937.
tegn og symptomer
Hud og slimhinde
Næsten alle mennesker med Behçets sygdom har en eller anden form for smertefulde sårdannelser inde i munden. De er en form for aftesår eller ikke-ardannende orale læsioner. De orale læsioner ligner dem, der findes ved inflammatorisk tarmsygdom og kan være tilbagefald. Smertefulde genital sårdannelser udvikler sig normalt omkring anus, vulva eller pungen og forårsager ardannelse hos 75 procent af patienterne. Derudover kan patienter præsentere med erythema nodosum , kutan pustulær vaskulitis og læsioner svarende til pyoderma gangrenosum .
Øjne
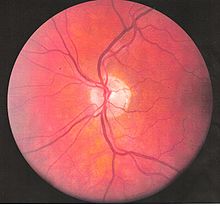
Inflammatorisk øjensygdom kan udvikle sig tidligt i sygdomsforløbet og føre til permanent synstab i 20 procent af tilfældene. Okulær involvering kan være i form af posterior uveitis , anterior uveitis eller retinal vaskulitis . Anterior uveitis præsenterer med smertefulde øjne, konjunktiv rødme, hypopyon og nedsat synsskarphed, mens posterior uveitis præsenterer smertefri nedsat synsstyrke og flydende synsfelt. En sjælden form for okulær (øje) involvering i dette syndrom er retinal vaskulitis, der giver smertefri nedsat syn med mulighed for flydere eller synsfeltdefekter.
Optisk nerveinddragelse i Behçets sygdom er sjælden, typisk som progressiv optisk atrofi og synstab. Imidlertid er der også rapporteret om tilfælde af akut optisk neuropati (specifikt anterior iskæmisk optisk neuropati ). Optisk nerveatrofi er blevet identificeret som den mest almindelige årsag til synshandicap. Behçets sygdom kan resultere i primær eller sekundær optisk nerveinddragelse. Papilledem som følge af dural sinus trombose og atrofi som følge af nethindesygdom er blevet karakteriseret som sekundære årsager til optisk nerveatrofi ved Behçets sygdom.
Tegn og symptomer på akut optisk neuropati omfatter smertefrit synstab, som kan påvirke enten det ene eller begge øjne, nedsat synsskarphed, nedsat farvesyn, relativ afferent pupilldefekt , central scotoma , hævet optisk skive, makulaødem eller retrobulbar smerte. Når disse symptomer opstår med samtidige mukokutane ulcerationer, rejser de mistanke om akut optisk neuropati ved Behçets sygdom. Progressiv optisk atrofi kan resultere i nedsat synsskarphed eller farvesyn. Intrakraniel hypertension med papilledem kan være til stede.
Episkleritis kan forekomme, hvilket forårsager rødme i øjnene og milde smerter uden en væsentlig indvirkning på synet.
Tarmene
Gastrointestinale (GI) manifestationer omfatter mavesmerter, kvalme og diarré med eller uden blod, og de involverer ofte ileocecal -ventilen . Nogle patienter med BD lider af mavesmerter, oppustethed og generelt ubehag i maven. Når det er mildt, kan det ligne irritabel tarmsyndrom; mere alvorlige tilfælde ligner inflammatoriske tarmsygdomme såsom ulcerøs colitis eller Crohns.
Lunger
Lungeinddragelse er typisk i form af hæmoptyse , pleuritis , hoste eller feber, og kan i alvorlige tilfælde være livstruende, hvis udløbslungearterien udvikler en aneurisme, der brister og forårsager alvorligt vaskulært kollaps og død som følge af blødning i lungerne. Knuder, konsolideringer, hulrum og malede glaslæsioner er almindelige hos patienter med lungebetændelse. Lungearterietrombose kan forekomme.
Samlinger
Gigt ses hos op til halvdelen af mennesker og er normalt en ikke-erosiv poly- eller oligoartrit primært i de store led i underekstremiteterne.
Hjerne
Centralnervesystemets (CNS) involvering forekommer oftest som en kronisk meningoencephalitis. Læsioner har en tendens til at forekomme i hjernestammen, de basale ganglier og dybe hemisfæriske hvide stoffer og kan ligne dem med multipel sklerose (MS). Hjernestammeatrofi ses i kroniske tilfælde.
Neurologiske involveringer spænder fra aseptisk meningitis til vaskulær trombose, såsom dural sinus trombose og organisk hjernesyndrom, der manifesterer sig med forvirring, anfald og hukommelsestab. Pludselig høretab (sensorineural) er ofte forbundet med det. De vises ofte sent i sygdommens forløb, men er forbundet med en dårlig prognose.
Hjerte
Pericarditis er en hyppig hjerte -manifestation. Kronisk aorta -opblødning på grund af aorta -rodsygdom kan også ses. Selvom det er sjældent, er myokardieinfarkt (hjerteanfald) med angiografisk identificeret akut koronar trombose blevet rapporteret, herunder et tilfælde med en patologisk påviselig læsion på grund af arteritis fundet ved obduktion.
Blodårer
Blodkarproblemer observeres hos 7–29% af mennesker med arterielle læsioner, der repræsenterer 15% af vaskulære læsioner. Arterielle læsioner udgør en større risiko. De mest almindelige arterielle læsioner er okklusioner eller stenose og aneurismer eller pseudoaneurysmer.
årsag
Årsagen er ikke veldefineret, men den er primært karakteriseret ved autoinflammation i blodkarrene. Selvom der undertiden fejlagtigt kaldes en diagnose for eksklusion, kan diagnosen undertiden nås ved patologisk undersøgelse af de berørte områder.
Skadens primære mekanisme er autoimmun, som pr. Definition er et overaktivt immunsystem, der er målrettet mod patientens egen krop. Inddragelse af en delmængde af T -celler ( Th17 ) synes at være vigtig. Den primære årsag er ikke velkendt. Faktisk ved ingen endnu, hvorfor immunsystemet begynder at opføre sig på denne måde ved Behçets sygdom. Der ser imidlertid ud til at være en genetisk komponent involveret, da førstegrads slægtninge til de berørte patienter ofte påvirkes i mere end den forventede andel for den generelle befolkning.
Forskning tyder på, at tidligere infektioner kan fremkalde de autoimmune reaktioner, der findes i Behçets sygdom. Varmechokproteiner (HSP'er) er til stede i nogle bakterier og fungerer som et "faresignal" til immunsystemet. Nogle HSP'er deler imidlertid en lighed i bakterier og mennesker. De anti HSP60 og anti-HSP65-antistoffer, som target HSP'er produceret af streptokokker (inklusive S. sanguinis og S. pyogenes ) og Mycobacterium tuberculosis kan også målrette humane HSP'er, hvilket fører til immunreaktioner forbundet med uveitis og forskellige symptomer er vist i parenchymale neuro-Behcets sygdom.
En tilknytning til GIMAP (" GTPase af immunitetsassocieret protein") -familien på den lange arm af kromosom 7 (7q36.1) er blevet rapporteret. De implicerede gener var GIMAP1 , GIMAP2 og GIMAP4 .
Patofysiologi

Behçets sygdom betragtes som mere udbredt i områderne omkring de gamle silkehandelsruter i Mellemøsten og i Centralasien . Således er det undertiden kendt som Silk Road disease . Denne sygdom er imidlertid ikke begrænset til mennesker fra disse regioner. Et stort antal serologiske undersøgelser viser en sammenhæng mellem sygdommen og HLA-B51 . HLA-B51 findes hyppigere fra Mellemøsten til Sydøstsibirien, men forekomsten af B51 i nogle undersøgelser var 3 gange højere end den normale befolkning. B51 har imidlertid en tendens til ikke at blive fundet i sygdom, når en bestemt SUMO4- genvariant er involveret, og symptomer synes at være mildere, når HLA-B27 er til stede. På nuværende tidspunkt er en lignende infektiøs oprindelse endnu ikke bekræftet, der fører til Behçets sygdom, men visse stammer af S. sanguinis har vist sig at have en homolog antigenicitet.
Vaskulitis, der resulterer i okklusion af de kar, der forsyner synsnerven, kan være årsagen til akut optisk neuropati og progressiv optisk atrofi ved Behçets sygdom. Histologisk evaluering i et rapporteret tilfælde af akut optisk neuropati viste substitution af den aksonale del af synsnerven med fibrøse astrocytter uden ændringer i nethinden. CNS -involvering i Behçets sygdom kan føre til intrakraniel hypertension, oftest på grund af dural venøs sinustrombose og efterfølgende sekundær optisk atrofi.
Diagnose
Der er ingen specifik patologisk test eller teknik tilgængelig til diagnosticering af sygdommen, selvom kriterierne for International Study Group for sygdommen er meget følsomme og specifikke, der involverer kliniske kriterier og en pathergy -test. Behçets sygdom har en høj grad af lighed med sygdomme, der forårsager slimhindeskader som Herpes simplex labialis, og derfor bør klinisk mistanke opretholdes, indtil alle de almindelige årsager til orale læsioner er udelukket fra differentialdiagnosen .
Synsstyrke eller tab af farvesyn med samtidige slimhindelæsioner eller systemiske symptomer på Behçets sygdom bør øge mistanken om optisk nerveinddragelse i Behçets sygdom og fremskynde en oparbejdning af Behçets sygdom, hvis den ikke tidligere er diagnosticeret ud over en okulær oparbejdning. Diagnosen af Behçets sygdom er baseret på kliniske fund, herunder orale og kønsorganer, hudlæsioner såsom erythema nodosum, acne eller folliculitis, okulære inflammatoriske fund og en pathergy reaktion. Inflammatoriske markører såsom ESR og CRP kan være forhøjede. En komplet oftalmisk undersøgelse kan omfatte en undersøgelse af en spaltelampe, optisk kohærens -tomografi for at påvise nervetab, synsfeltundersøgelser, fundoskopisk undersøgelse for at vurdere optisk diskatrofi og nethindesygdom, fundoskopisk angiografi og visuelle fremkaldte potentialer, som kan demonstrere øget latenstid. Optik nerveforstærkning kan identificeres på Magnetic Resonance Imaging (MRI) hos nogle patienter med akut optisk neuropati. En normal undersøgelse udelukker imidlertid ikke optisk neuropati. Cerebrospinalvæske (CSF) analyse kan påvise forhøjet proteinniveau med eller uden pleocytose. Billeddannelse inklusive angiografi kan være indiceret til at identificere dural venøs sinustrombose som årsag til intrakraniel hypertension og optisk atrofi.
Diagnostiske retningslinjer
Ifølge retningslinjerne for den internationale undersøgelsesgruppe skal patienten have en oral ( aphthous ) sår (enhver form, størrelse eller antal mindst 3 gange i løbet af en 12 måneders periode) sammen med 2 ud af en patient for at få diagnosen Behçets sygdom følgende 4 " kendetegnende " symptomer:
- eye inflammation ( iritis , uveitis , retinal vasculitis, celler i glaslegemet)
- kønssår (herunder analsår og pletter i kønsområdet og hævede testikler eller epididymitis hos mænd)
- pathergy reaktion (papule> 2 mm dia. 24–48 timer eller mere efter nålestik). Pathergy -testen har en specificitet på 95 procent til 100 procent, men resultaterne er ofte negative hos amerikanske og europæiske patienter
- hud læsioner (papulo-pustler, folliculitis , erythema nodosum , acne i post-unge ikke på kortikosteroider)
På trods af de inkluderende kriterier, der er opstillet af den internationale undersøgelsesgruppe, er der tilfælde, hvor ikke alle kriterierne kan opfyldes, og derfor kan der ikke let stilles en diagnose. Der er imidlertid et sæt kliniske fund, som en læge kan stole på ved at foretage en foreløbig diagnose af sygdommen; hovedsagelig følger Behçets sygdom ikke altid de internationale studiegruppes retningslinjer, og derfor er en høj grad af mistanke for en patient, der præsenterer et hvilket som helst af følgende fund, nødvendig:
- gigt / artralgi
- kardiovaskulære problemer af inflammatorisk oprindelse
- ændrer af personlighed , psykoser
- dyb venøs trombose
- epididymitis
- ekstrem udmattelse - kronisk træthed
- inflammatoriske problemer i bryst og lunger
- munden sår
- symptomer på nervesystemet
- problemer med hørelse eller balance
- mave eller tarm betændelse
- overfladisk tromboflebitis
- alle andre familiemedlemmer med en diagnose af Behçets sygdom.
Behandling
Nuværende behandling har til formål at lette symptomerne, reducere betændelse og kontrollere immunsystemet. Kvaliteten af beviserne til behandling af de orale sår i forbindelse med Behçets sygdom er imidlertid dårlig.
Højdosis kortikosteroidbehandling bruges ofte til alvorlige sygdomsmanifestationer. Anti-TNF- terapi såsom infliximab har vist løfte i behandlingen af uveitis forbundet med sygdommen. Et andet anti-TNF-middel, etanercept , kan være nyttigt hos mennesker med hovedsageligt symptomer på hud og slimhinder. Apremilast kan også bruges til behandling af orale sår forbundet med Behçets sygdom.
Interferon alfa-2a kan også være en effektiv alternativ behandling, især for køns- og orale sår samt okulære læsioner. Azathioprin , når det bruges i kombination med interferon alpha-2b, viser også løfte, og colchicin kan være nyttig til behandling af nogle kønsorganer, erythema nodosum og gigt. Benzathine -penicillin kan også reducere nye ledgigtangreb.
Thalidomid er også blevet brugt på grund af dets immunmodificerende virkning. Dapsone og rebamipid har i små undersøgelser vist sig at have gavnlige resultater for mucokutane læsioner.
I betragtning af dens sjældenhed er den optimale behandling for akut optisk neuropati ved Behçets sygdom ikke blevet fastlagt. Tidlig identifikation og behandling er afgørende. Respons på ciclosporin , periokulært triamcinolon og IV -methylprednison efterfulgt af oral prednison er blevet rapporteret, selvom tilbagefald, der fører til irreversibelt synstab, kan forekomme selv under behandling. Immunsuppressiva såsom interferon-alfa og tumornekrosefaktorantagonister kan forbedre, men ikke helt vende symptomer på okulær Behçets sygdom, som kan udvikle sig over tid trods behandling. Når symptomerne er begrænset til øjets forreste kammer, forbedres prognosen. Posterior involvering, især optisk nerveinddragelse, er en dårlig prognostisk indikator. Sekundær optisk nerveatrofi er ofte irreversibel. Lumbal punktering eller kirurgisk behandling kan være påkrævet for at forhindre optisk atrofi i tilfælde af intrakraniel hypertension, der er ildfast ved behandling med immunmodulatorer og steroider.
IVIG kan være en behandling for alvorlige eller komplicerede tilfælde.
Kirurgi
Kirurgisk behandling af arterielle manifestationer af BD bærer mange faldgruber, da den udslettende endarteritis af vasa vasorum forårsager fortykkelse af det mediale lag og spaltning af elastinfibre. Derfor vil der sandsynligvis dannes anastomotiske pseudoaneurysmer såvel som pseudoaneurysmer på stedet for punkteringen i tilfælde af angiografi eller endovaskulær behandling; endvidere kan tidlig graftokklusion forekomme.
Af disse årsager bør invasiv behandling ikke udføres i de akutte og aktive faser af sygdommen, når betændelsen er på sit højeste. Evalueringen af sygdommens aktivitet er normalt baseret på tilbagefaldende symptomer, ESR (erythrocyt sedimenteringshastighed) og serumniveauer af CRP (C -reaktivt protein).
Endovaskulær behandling kan være et effektivt og sikkert alternativ til åben kirurgi med færre postoperative komplikationer, hurtigere restitutionstid og reduceret behov for intensiv behandling, samtidig med at der tilbydes patency og proceduremæssige succesrater, der kan sammenlignes med operationer. Dette er ikke desto mindre stadig langsigtede resultater af endovaskulær behandling ved BD.
Epidemiologi
Syndromet er sjældent i USA, Afrika og Sydamerika, men er almindeligt i Mellemøsten og Asien, hvilket tyder på en mulig årsag endemisk i disse områder. En teori antydede, at tidligere eksponering for dødelige infektionsmidler måske har løst de genetiske modtagelighedsfaktorer for Behçets sygdom i dette område. Anslået 15.000 til 20.000 amerikanere er blevet diagnosticeret med denne sygdom. I Storbritannien anslås det at have omkring 1 sag for hver 100.000 mennesker. Globalt påvirkes mænd oftere end kvinder.
I en epidemiologisk undersøgelse udviklede 56 procent af patienterne med Behçets sygdom okulær involvering i en middelalder på 30. Okulær involvering var den første manifestation af Behçets sygdom hos 8,6 procent af patienterne. Okulær Behçets sygdom med involvering af synsnerven rapporteres sjældent. Blandt patienter med okulær Behçets sygdom er funduskopiske fund af optisk atrofi og bleghed i optisk disk blevet identificeret med en frekvens på henholdsvis 17,9 procent og 7,4 procent. Andre fundoskopiske fund omfatter vaskulær beklædning (23,7%), retinal blødning (9%), makulaødem (11,3%), forgrening af nethindevener (5,8%) og nethindeødem (6,6%). Imidlertid var optisk atrofi den mest betydningsfulde årsag til synshandicap, der blev identificeret hos 54 procent af patienterne med okulær Behçets sygdom og permanent synshandicap.
Forekomsten af denne sygdom stiger fra nord til syd. Det følger et mere alvorligt forløb hos patienter med en tidlig debutalder, især hos patienter med øje og gastrointestinal involvering.
Graviditet
Med Behçets sygdom som en allerede eksisterende sygdom under graviditet eller erhvervet, har graviditeten ikke en negativ effekt på Behçets sygdomsforløb og kan muligvis forbedre dens forløb. Alligevel er der en betydelig variation i det kliniske forløb mellem patienter og endda for forskellige graviditeter hos den samme patient. Omvendt giver Behçets sygdom en øget risiko for graviditetskomplikationer , abort og kejsersnit .
Behçets kan forårsage infertilitet hos mænd , enten som følge af selve tilstanden eller af en bivirkning af samtidig medicin såsom colchicin , som vides at sænke sædceller .
Historie
Den første moderne formelle beskrivelse af symptomerne blev lavet af H. Planner og F. Remenovsky og offentliggjort i 1922 i Archiv für Dermatologie und Syphilis . Behçets sygdom er opkaldt efter Hulusi Behçet (1889–1948), den tyrkiske hudlæge og videnskabsmand, der først genkendte de tre hovedsymptomer på syndromet hos en af hans patienter i 1924 og rapporterede sin forskning om sygdommen i Journal of Skin and Venereal Diseases in 1936. Navnet ( Morbus Behçet ) blev formelt vedtaget på International Congress of Dermatology i Genève i september 1947. Symptomer på denne sygdom kan have været beskrevet af Hippokrates i det 5. århundrede f.Kr., i hans Epidemion (bog 3, sag 7).
Nogle kilder bruger udtrykket "Adamantiades syndrom" eller "Adamantiades – Behçet syndrom" for det arbejde, Benediktos Adamantiades udfører . Den nuværende Verdenssundhedsorganisation / ICD-10- standard er imidlertid "Behçets sygdom". I 1991 beskrev saudiarabiske medicinske forskere neuro-Behçets sygdom , et neurologisk engagement i Behçets sygdom, betragtet som en af de mest ødelæggende manifestationer af sygdommen. Mekanismen kan være immunmedieret eller trombotisk. Begrebet går tilbage til mindst 1990.
Referencer
Yderligere læsning
- Yamauchi Y, Cruz JM, Kaplan HJ, Goto H, Sakai J, Usui M (2005). "Mistænkt samtidig bilateral anterior iskæmisk optisk neuropati hos en patient med Behçets sygdom". Ocul. Immunol. Betændelse . 13 (4): 317–25. doi : 10.1080/09273940590950945 . PMID 16159724 . S2CID 24830133 .
- Brissaud P, Laroche L, de Gramont A, Krulik M (marts 1985). "Digital angiografi til diagnose af dural sinus trombose ved Behçets sygdom" . Gigt Gigt . 28 (3): 359–60. doi : 10.1002/art.1780280323 . PMID 3884020 .
- el-Ramahi KM, al-Kawi MZ (september 1991). "Papillødem ved Behçets sygdom: værdi af MR ved diagnose af dural sinus trombose" . J. Neurol. Neurokirurgi. Psykiatri . 54 (9): 826–29. doi : 10.1136/jnnp.54.9.826 . PMC 1014525 . PMID 1955903 .
eksterne links
| Klassifikation | |
|---|---|
| Eksterne ressourcer |
- Behçets sygdom ved Curlie
- Spørgsmål og svar om Behçets sygdom - US National Institute of Arthritis og muskuloskeletale og hudsygdomme

