Dermatomyositis - Dermatomyositis
| Dermatomyositis | |
|---|---|
 | |
| Diskrete røde områder over knoerne hos en person med juvenil dermatomyositis. Disse er kendt som Gottrons papler. | |
| Specialitet | Reumatologi |
| Symptomer | Udslæt, muskelsvaghed, vægttab, feber |
| Komplikationer | Calcinose , lungebetændelse, hjertesygdomme |
| Almindelig start | 40'erne til 50'erne |
| Varighed | Langsigtet |
| Årsager | Ukendt |
| Diagnostisk metode | Baseret på symptomer, blodprøver, elektromyografi , muskelbiopsier |
| Differential diagnose | Polymyositis , inklusionslegeme myositis , sklerodermi |
| Behandling | Medicin, fysioterapi , træning, varmeterapi, ortotik , hjælpemidler, hvile |
| Medicin | Kortikosteroider , methotrexat , azathioprin |
| Frekvens | ~ 1 pr. 100.000 mennesker om året |
Dermatomyositis ( DM ) er en langsigtet inflammatorisk lidelse, der påvirker hud og muskler . Dens symptomer er generelt hududslæt og forværret muskelsvaghed over tid. Disse kan forekomme pludseligt eller udvikle sig over måneder. Andre symptomer kan omfatte vægttab, feber, lungebetændelse eller lysfølsomhed. Komplikationer kan omfatte calciumaflejringer i muskler eller hud .
Årsagen er ukendt. Teorier omfatter, at det er en autoimmun sygdom eller et resultat af en virusinfektion . Det er en form for inflammatorisk myopati . Diagnosen er typisk baseret på en kombination af symptomer, blodprøver, elektromyografi og muskelbiopsier .
Selvom der ikke kendes nogen kur mod tilstanden, forbedrer behandlinger generelt symptomer. Behandlinger kan omfatte medicin, fysioterapi , træning, varmeterapi, ortotik og hjælpemidler og hvile. Medicin i kortikosteroiderfamilien bruges typisk sammen med andre midler, f.eks. Methotrexat eller azathioprin , hvis steroider ikke fungerer godt. Intravenøst immunglobulin kan også forbedre resultaterne. De fleste mennesker forbedres med behandlingen, og i nogle tilfælde løser tilstanden sig fuldstændigt.
Omkring en pr. 100.000 mennesker om året er nyligt ramt. Tilstanden forekommer normalt hos dem i 40'erne og 50'erne, hvor kvinder oftere påvirkes end mænd. Mennesker i alle aldre kan dog blive påvirket. Tilstanden blev først beskrevet i 1800 -tallet.
tegn og symptomer
De vigtigste symptomer omfatter flere slags hududslæt sammen med muskelsvaghed i både overarme eller lår.
Hud
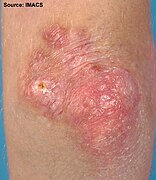
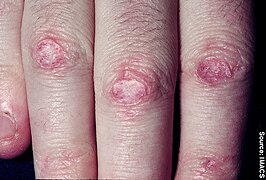
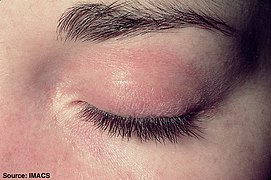
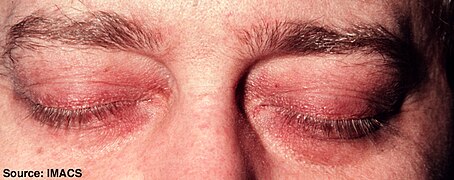
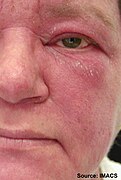
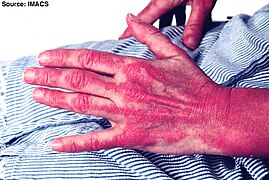
En form udslætene tager kaldes " heliotrope " (en lilla farve) eller lilla, men kan også være rød . Det kan forekomme omkring øjnene sammen med hævelse, men forekommer også på det øvre bryst eller ryg, hvad der kaldes "sjalet" (omkring halsen) eller "V-tegn" over brysterne og kan også forekomme i ansigtet, overarme , lår eller hænder. En anden form, som udslættet tager, kaldes Gottrons tegn, som er røde eller violette, til tider skællede, let hævede papler, der bryder ud på nogen af fingerleddene ( metacarpophalangeale led eller interphalangeale led ). Gottrons papler kan også findes over andre benede fremtrædende områder, herunder albuer, knæ eller fødder. Alle disse udslæt forværres ved udsættelse for sollys og er ofte meget kløende, smertefulde og kan bløde.
Hvis en person kun udviser hudfund, der er karakteristiske for DM, uden svaghed eller unormale muskelenzymer, kan han eller hun opleve amyopatisk dermatomyositis (ADM), tidligere kendt som "dermatomyositis sine myositis".
Muskler
Personer med DM oplever gradvist forværring af muskelsvaghed i de proksimale muskler (f.eks. Skuldre og lår). Opgaver, der bruger disse muskler: at stå fra at sidde, løfte og gå op ad trapper, kan blive stadig vanskeligere for mennesker med dermatomyositis.
Andet
Omkring 30% af mennesker har hævede, smertefulde led, men dette er generelt mildt.
Hos nogle mennesker påvirker tilstanden lungerne, og de kan have hoste eller åndedrætsbesvær. Hvis tilstanden påvirker hjertet, kan der opstå arytmier . Hvis det påvirker blodkarrene i maven eller tarmene, hvilket er mere almindeligt i ungdommelig DM, kan folk opkastes blod , have sorte tjære tarmbevægelser eller udvikle et hul et eller andet sted i deres mave -tarmkanal .
- Eksempler på dermatomyositis
Årsager
Årsagen er ukendt, men den kan skyldes en indledende virusinfektion eller kræft, som begge kan øge en autoimmun reaktion.
Mellem 7 og 30% af dermatomyositis stammer fra kræft , sandsynligvis som en autoimmun reaktion. De mest almindeligt forbundne kræftformer er kræft i æggestokkene , brystkræft og lungekræft . 18 til 25% af mennesker med amyopatisk DM har også kræft. Malignitet i forbindelse med dermatomyositis er mere udbredt efter 60 år.
Nogle tilfælde er arvet, og HLA-undertyper HLA-DR3 , HLA-DR52 og HLA-DR6 ser ud til at skabe en disposition for autoimmun dermatomyositis.
Diagnose
Diagnosen dermatomyositis er baseret på fem kriterier, som også bruges til differentielt diagnosticering med hensyn til polymyositis :
- Muskelsvaghed i begge lår eller begge overarme
- Ved hjælp af en blodprøve finder man højere niveauer af enzymer, der findes i skeletmuskulaturen , herunder kreatininkinase , aldolase og glutamatoxaloacetat , pyruvat -transaminaser og lactatdehydrogenase
- Ved hjælp af test af elektrisk signalering i muskler , finde alle tre af: uregelmæssige, gentagne, højfrekvente signaler; korte, lavenergisignaler mellem skeletmuskler og motorneuroner, der har flere faser ; og skarp aktivitet, når en nål indsættes i musklen
- Undersøger en muskelbiopsi under et mikroskop og finder mononukleære hvide blodlegemer mellem muskelcellerne og finder unormal muskelcelle degeneration og regenerering, døende muskelceller og muskelceller forbruges af andre celler ( fagocytose )
- Udslæt, der er typiske for dermatomyositis, som omfatter heliotropudslæt, Gottron -tegn og Gottron -papler
Det femte kriterium er, hvad der adskiller dermatomyositis fra polymyositis; diagnosen betragtes som decideret for dermatomyositis, hvis tre af punkterne 1 til 4 er til stede ud over 5, sandsynligvis med to ud over 5, og mulig, hvis bare en er til stede ud over 5.
Dermatomyositis er forbundet med autoantistoffer , især antinukleære antistoffer (ANA). Omkring 80% af mennesker med DM tester positivt for ANA og omkring 30% af mennesker har myositis-specifikke autoantistoffer, som inkluderer antistoffer mod aminoacyl-tRNA-syntetaser ( antisyntetase-antistoffer ), herunder antistoffer mod histidin-tRNA-ligase (også kaldet Jo-1 ); antistoffer mod signalgenkendelsespartikel (SRP); og anti-Mi-2 antistoffer .
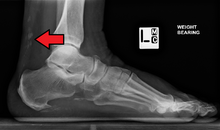
Magnetisk resonansbilleddannelse kan være nyttig til at guide muskelbiopsi og undersøge inddragelse af indre organer; Røntgen kan bruges til at undersøge fælles involvering og forkalkninger .
Et givet tilfælde af dermatomyositis kan klassificeres som amyopatisk dermatomyositis, hvis kun huden er påvirket, og der ikke ses nogen muskelsvaghed i længere end 6 måneder ifølge en anmeldelse fra 2016 eller to år ifølge en anden.
Klassifikation
Dermatomyositis er en form for systemisk bindevævsforstyrrelse, en klasse af sygdomme, der ofte involverer autoimmun dysfunktion.
Det er også blevet klassificeret som en idiopatisk inflammatorisk myopati sammen med polymyositis, nekrotiserende autoimmun myosit, kræftassocieret myositis og sporadisk inklusionslegeme myosit .
En form for denne lidelse, der rammer børn, er kendt som juvenil dermatomyositis .
Behandling
Der kendes ingen kur mod dermatomyositis, men symptomerne kan behandles. Mulighederne omfatter medicin, fysioterapi, træning, varmeterapi (inklusive mikrobølgeovn og ultralyd), ortotik og hjælpemidler og hvile. Standardbehandlingen for dermatomyositis er et kortikosteroidlægemiddel , givet enten i pilleform eller intravenøst. Immunsuppressive lægemidler, såsom azathioprin og methotrexat , kan reducere betændelse hos mennesker, der ikke reagerer godt på prednison . Periodisk behandling med intravenøst immunglobulin kan også forbedre genopretning. Andre immunsuppressive midler, der anvendes til behandling af betændelse forbundet med dermatomyositis, omfatter cyclosporin A , cyclophosphamid og tacrolimus .
Fysioterapi anbefales normalt for at forhindre muskelatrofi og for at genvinde muskelstyrke og bevægelsesområde. Mange personer med dermatomyositis kan have brug for en aktuel salve, såsom topiske kortikosteroider, for deres hudlidelse. De skal bære solbeskyttelse og beskyttende tøj med høj beskyttelse. Kirurgi kan være påkrævet for at fjerne kalkaflejringer, der forårsager nervesmerter og tilbagevendende infektioner.
Antimalarial medicin, især hydroxychloroquin og chloroquin , bruges til at behandle udslæt, som de er i lignende forhold.
Rituximab bruges, når folk ikke reagerer på andre behandlinger.
Fra 2016 havde behandlinger for amyopatisk dermatomyositis hos voksne ikke et stærkt bevisgrundlag; offentliggjorte behandlinger omfattede malaria -medicin, steroider , taget oralt eller påført huden , calcineurinhæmmere påført huden, dapsone , intravenøst immunglobulin , methotrexat , azathioprin og mycophenolatmofetil . Ingen ser ud til at være særlig effektiv, men blandt dem har intravenøst immunglobulin haft de bedste resultater.
Prognose
Inden fremkomsten af moderne behandlinger såsom prednison, intravenøst immunglobulin, plasmaferese , kemoterapier og andre lægemidler var prognosen dårlig.
De kutane manifestationer af dermatomyositis forbedres måske eller ikke med terapi parallelt med forbedringen af myositis. Hos nogle mennesker løser svagheden og udslætet sammen. I andre er de to ikke forbundet, idet den ene eller den anden er mere udfordrende at kontrollere. Kutan sygdom vedvarer ofte efter tilstrækkelig kontrol af muskelsygdommen.
Risikoen for død ved tilstanden er meget højere, hvis hjertet eller lungerne påvirkes.
Epidemiologi
Forekomsten af DM topper i alderen 40-50 år, men sygdommen kan ramme mennesker i alle aldre. Det har en tendens til at påvirke flere kvinder end mænd. Forekomsten af DM spænder fra en til 22 pr. 100.000 mennesker.
Historie
De diagnostiske kriterier blev foreslået i 1975 og blev bredt vedtaget. Amyopatisk DM, også kaldet DM sine myositis, blev navngivet i 2002.
Samfund og kultur
- Operasangerinden Maria Callas (1923–1977) led af dermatomyositis fra 1975 til hendes død.
- Skuespilleren Laurence Olivier (1907–1989) led af dermatomyositis fra 1974 til sin død.
- Amerikansk fodbold løb tilbage Ricky Bell (1955-1984), andenpladsen til Heisman Trophy i 1976 og nummer et valg i NFL-udkastet i 1977, døde i en alder af 29 år af hjertesvigt forårsaget af denne sygdom.
- Rob Buckman (1948–2011) en læge, komiker, forfatter og præsident for Humanist Association of Canada .
Forskning
Fra 2016 var der igangværende forskning i årsager til DM såvel som biomarkører ; kliniske forsøg var i gang med brug af følgende lægemidler i DM: ajulemic acid (Phase II), adrenocorticotropic hormone gel (Phase IV, open label), IMO-8400, en antagonist af Toll-lignende receptor 7,8 og 9 (Ph II ), abatacept (fase IV, åben etiket) og natriumthiosulfat (fase II).
Referencer
![]() Denne artikel indeholder materiale fra det offentlige domæne fra dokumentet fra United States Department of Health and Human Services : "NINDS Dermatomyositis Information Page" . Hentet 12. december 2016 .
Denne artikel indeholder materiale fra det offentlige domæne fra dokumentet fra United States Department of Health and Human Services : "NINDS Dermatomyositis Information Page" . Hentet 12. december 2016 .
eksterne links
| Klassifikation | |
|---|---|
| Eksterne ressourcer |