Omskæring og hiv - Circumcision and HIV
I forbindelse med højrisikopopulationer har omskæring af mænd vist sig at reducere risikoen for overførsel af humant immundefektvirus (HIV) fra HIV+ kvinder til mænd. I 2020 gentog Verdenssundhedsorganisationen (WHO), at omskæring af mænd er en effektiv indsats til forebyggelse af hiv, hvis den udføres af læger under sikre forhold. Omskæring reducerer risikoen for, at en mand får HIV og andre seksuelt overførte infektioner (STI'er) fra en inficeret kvindelig partner gennem vaginal sex .
Effektivitet
Heteroseksuelle mænd
Fra 2020 har tidligere forskning fundet stærke beviser for, at omskæring reducerer risikoen for hiv -infektion hos heteroseksuelle mænd, selvom disse undersøgelser har haft begrænsninger.
WHOs ekspertgruppe om modeller til at informere om hurtigt sporing af frivillig medicinsk mandlig omskæring i forebyggelse af hiv -kombination i 2016 fandt "store fordele" ved omskæring i omgivelser med høj hiv -forekomst og lav omskæring. Koncernen vurderede, at omskæring af mænd er omkostningsbesparende i næsten alle højt prioriterede lande. WHO erklærede endvidere, at: "Selvom omskæring reducerer en mands individuelle hiv -risiko, har den indirekte virkning af at forhindre yderligere hiv -overførsel til kvinder, deres babyer (lodret transmission) og fra kvinder til andre mænd en endnu større indvirkning på befolkningens forekomst, især for omskæring foretaget i yngre aldre (under 25 år). "
Nyomskårne hiv-inficerede mænd, der ikke har haft antiretroviral behandling, kan kaste hiv-viruset fra omskæringssåret og dermed øge den umiddelbare risiko for hiv-overførsel til kvindelige partnere. Denne risiko for postoperativ overførsel er en udfordring, selvom det på lang sigt sandsynligvis er en omskæring af HIV-inficerede mænd, der hjælper med at reducere heteroseksuel HIV-overførsel generelt. Sådan viral afstødning kan mildnes ved brug af antiretrovirale lægemidler.
Mænd, der har sex med mænd
Den WHO anbefaler ikke omskæring som beskyttelse mod mandlig til mandlige hiv-overførsel, som bevis mangler i forhold til modtagelig analt samleje. WHO fastslår også, at mænd, der har sex med mænd (MSM), ikke bør udelukkes fra omskæringstjenester i lande i det østlige og sydlige Afrika , og at omskæring kan være effektiv til at begrænse spredningen af hiv for MSM, hvis de også deltager i vaginal sex med kvinder.
Regionale forskelle
Det vides ikke, om effekten af mandlig omskæring er forskellig efter HIV-1-variant. Den dominerende undertype af HIV-1 i USA er undertype B, og i Afrika er de dominerende undertyper A, C og D.
Anbefalinger
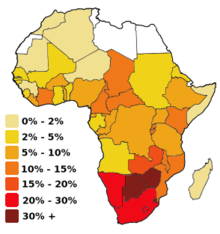
Den seneste WHO -gennemgang af beviserne bekræftede forudgående estimater af indvirkningen af mandlig omskæring på hiv -hyppigheden. I 2020 konkluderede de igen, at omskæring af mænd er en effektiv intervention til forebyggelse af hiv, og at fremme af mandlig omskæring er en vigtig strategi ud over andre forebyggende foranstaltninger til forebyggelse af heteroseksuelt erhvervet hiv -infektion hos mænd. Østlige og sydlige Afrika havde en særlig lav forekomst af omskårne mænd. Denne region har en uforholdsmæssigt høj HIV -infektionsrate, hvor et betydeligt antal af disse infektioner stammer fra heteroseksuel overførsel. Som følge heraf har frivillig medicinsk mandlig omskæring (VMMC) været en prioriteret indsats i denne region siden WHO's anbefalinger fra 2007.
Selvom disse resultater viser, at omskæring af mænd reducerer risikoen for, at mænd bliver smittet med hiv, understreger FN -agenturerne, at det ikke yder fuldstændig beskyttelse mod hiv -infektion. Omskårne mænd kan stadig blive smittet med virussen, og hvis de er HIV-positive, kan de inficere deres seksuelle partnere. Omskæring af mænd bør aldrig erstatte andre kendte effektive forebyggelsesmetoder og bør altid betragtes som en del af en omfattende forebyggelsespakke, som omfatter korrekt og konsekvent brug af mandlige eller kvindelige kondomer, reduktion i antallet af seksuelle partnere, forsinkelse af begyndelsen af seksuelle forhold, og hiv -test og rådgivning.
- Verdenssundhedsorganisationen, fælles erklæring fra WHO/UNAIDS fremsat i 2007.
Fordi beviserne for, at omskæring forhindrer hiv hovedsageligt kommer fra undersøgelser foretaget i Afrika, stillede Royal Dutch Medical Association (KNMG) i 2010 spørgsmålstegn ved anvendelsen af disse undersøgelser i udviklede lande . Omskæring er ikke inkluderet i deres anbefalinger om forebyggelse af hiv. KNMG -synspunktdokumentet sagde, at forholdet mellem HIV -transmission og omskæring var uklart, og at adfærdsfaktorer syntes at have mere effekt på forebyggelse af hiv end omskæring. KNMG sagde også, at valget af omskæring bør udsættes indtil en alder, hvor en mulig hiv -risikoreduktion ville være relevant, så drenge selv kunne bestemme, om de skulle gennemgå proceduren eller vælge andre forebyggelsesalternativer. Denne erklæring fra KNMG -omskæring blev godkendt af flere hollandske lægeforeninger.
I USA ledede American Academy of Pediatrics (AAP) en taskforce fra 2012, der omfattede American Academy of Family Physicians (AAFP), American College of Obstetricians and Gynecologists (ACOG) og Centers for Disease Control (CDC) . Taskforcen konkluderede, at omskæring kan være nyttig til forebyggelse af hiv i USA. CDC 2018's holdning til omskæring og hiv anbefalede, at omskæring fortsat skal tilbydes forældre, der er informeret om fordele og risici, herunder en mulig reduktion af risikoen for HIV -overførsel. Omskæring foretaget efter seksuel debut kan resultere i forpassede muligheder for hiv -forebyggelse.
Handlingsmekanisme
Selvom den biologiske virkningsmekanisme ikke er kendt, fastslog en metaanalyse i 2020 "den konsekvente beskyttende effekt tyder på, at årsagerne til heterogeniteten ligger i samtidige individuelle sociale og medicinske faktorer, såsom forekomst af STI'er, snarere end en anden biologisk indvirkning af omskæring. " Den indre forhud har en øget tæthed af CD4 T-celler og frigiver øgede niveauer af proinflammatoriske cytokiner. Derfor viser det sub-præputielle rum et pro-inflammatorisk miljø, der fremmer HIV-infektion.
Eksperimentelle beviser understøtter teorien om, at Langerhans -celler (en del af det menneskelige immunsystem) i forhuden kan være en kilde til adgang til HIV -virus. Overskydende forhuden fjerner det, der menes at være et hovedindgangspunkt for HIV -virus.
Historie
Valiere Alcena bemærkede i et brev fra 1986 til New York State Journal of Medicine, at lave omskæringsgrader i dele af Afrika havde været forbundet med den høje HIV -infektion . Aaron J. Fink flere måneder senere foreslog også, at omskæring kunne have en forebyggende rolle, da New England Journal of Medicine offentliggjorde sit brev "En mulig forklaring på heteroseksuel mandlig infektion med AIDS" i oktober 1986. I 2000 over 40 epidemiologiske undersøgelser var blevet udført for at undersøge forholdet mellem omskæring og hiv -infektion. En metaanalyse foretaget af forskere ved London School of Hygiene & Tropical Medicine undersøgte 27 undersøgelser af omskæring og hiv i Afrika syd for Sahara og konkluderede, at disse viste, at omskæring var "forbundet med en signifikant reduceret risiko for hiv-infektion", der kunne dannes del af en nyttig folkesundhedsstrategi.
En 2005 -gennemgang af 37 observationsstudier udtrykte forbehold over for konklusionen på grund af mulige forvirrende faktorer , da alle undersøgelser til dato havde været observationsmæssige i modsætning til randomiserede kontrollerede forsøg . Forfatterne erklærede, at tre randomiserede kontrollerede forsøg, der derefter var i gang i Afrika, ville give "væsentligt bevis" om virkningerne af omskæring på forebyggelse af hiv.
I 2009 fandt en Cochrane -gennemgang, der omfattede resultaterne af de tre 2000'ers forsøg, "stærke" tegn på, at en mands erhvervelse af HIV under sex med en kvinde blev reduceret med 38% og 66% i løbet af 24 måneder, hvis manden blev omskåret. Gennemgangen fandt også en lav forekomst af bivirkninger fra omskæring i de undersøgte undersøgelser. WHO vurderede disse som "guldstandard" -undersøgelser og fandt "stærke og konsekvente" beviser fra senere undersøgelser, der bekræftede resultaterne. I 2020 fandt en gennemgang inklusive efterfølgende undersøgelser fra de tre randomiserede kontrollerede forsøg samt nyere observationsundersøgelser en 59% reduktion i hiv-forekomst på tværs af de tre randomiserede kontrollerede forsøg samt fortsat beskyttelse i op til 6 år efter studierne begyndte.
Samfund og kultur
WHO anbefaler VMMC, i modsætning til traditionel omskæring. Der er nogle tegn på, at traditionelt omskårne mænd (dvs. som er blevet omskåret af en person, der ikke er lægeuddannet) bruger kondomer sjældnere og har et større antal seksuelle partnere, hvilket øger deres risiko for at pådrage sig hiv. Nyomskårne mænd skal afstå fra seksuel aktivitet, indtil sårene er fuldstændig helede.
Udbredelsen af omskæring varierer i hele Afrika. Undersøgelser blev udført for at vurdere acceptabiliteten af at fremme omskæring; i 2007 fandt landskonsultationer og planlægning af opskalering af mandlige omskæringsprogrammer sted i Botswana , Eswatini , Kenya , Lesotho , Malawi , Mozambique , Namibia , Rwanda , Sydafrika , Uganda , Tanzania , Zambia og Zimbabwe .
Programmer
I 2011 prioriterede UNAIDS 15 lande med stor hiv -forekomst i det østlige og sydlige Afrika med et mål om at omskære 80% af mændene (20,8 millioner) inden udgangen af 2016. Fra 2020 vurderede WHO, at 250.000 hiv -infektioner er blevet afværget af 23 millioner omskæringer foretaget i de 15 prioriterede lande i det østlige og sydlige Afrika.
