Dyslipidæmi - Dyslipidemia
| Dyslipidæmi | |
|---|---|
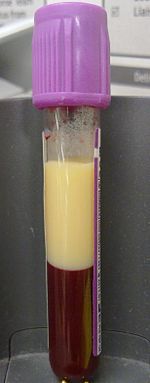 | |
| Et eksempel på dyslipidæmi i form af en 4 ml prøve af hyperlipidæmisk blod i en vacutainer med EDTA . Efterladt til bundfældning i fire timer uden centrifugering, blev lipiderne adskilt i den øverste fraktion. | |
| Specialitet | Kardiologi |
| Symptomer | Åreforkalkning |
| Komplikationer | Kardiovaskulær sygdom , koronararteriesygdom |
| Typer | Hyperlipidæmi , hypolipidæmi |
Dyslipidæmi er en unormal mængde lipider (f.eks. Triglycerider, kolesterol og/eller fedtphospholipider) i blodet. Dyslipidæmi er en risikofaktor for udviklingen af aterosklerotisk kardiovaskulær sygdom ( ASCVD ). ASCVD omfatter koronararteriesygdom, cerbrovaskulær sygdom og perifer arteriesygdom. Selvom dyslipidæmi er en risikofaktor for ASCVD, betyder unormale niveauer ikke, at lipidsænkende midler skal startes. Andre faktorer, såsom komorbide tilstande og livsstil ud over dyslipidæmi, overvejes i en kardiovaskulær risikovurdering. I udviklede lande er de fleste dyslipidemier hyperlipidæmier ; det vil sige en forhøjelse af lipider i blodet. Dette skyldes ofte kost og livsstil. Langvarig stigning i insulinresistens kan også føre til dyslipidæmi. På samme måde kan øgede niveauer af O-GlcNAc transferase (OGT) forårsage dyslipidæmi.
Typer
| Stiger | Faldende | |
|---|---|---|
| Lipid |
|
|
| Lipoprotein |
|
|
| Begge |
|
Diagnose
Klassifikation
Læger og grundforskere klassificerer dyslipidemier på to forskellige måder. En måde er dens præsentation i kroppen (inklusive den specifikke type lipid, der øges). Den anden vej skyldes den underliggende årsag til tilstanden ( genetisk eller sekundær til en anden tilstand). Denne klassificering kan være problematisk, fordi de fleste forhold involverer skæringspunktet mellem genetik og livsstilsspørgsmål. Der er dog et par veldefinerede genetiske tilstande, der normalt er lette at identificere.
De tre vigtigste blodniveauer indsamlet til vurdering af dyslipidæmi er triglycerider (TG), lipoproteinkolesterol med høj densitet (HDL-C) og lavdensitetslipoproteinkolesterol (LDL-C). Høje triglyceridniveauer (> 1,7 mmol/L fastende) kan indikere dyslipidæmi. Triglycerider transporteres gennem blodet ved hjælp af lipoproteiner med meget lav densitet (VLDL) som bærer. En ting at bemærke ved måling af triglyceridniveauer er, at faste i 8-12 timer er påkrævet for at få et nøjagtigt resultat, da ikke-faste TG-resultater kan være forkert forhøjede. Hvis TG -resultater er større end 10 mmol/L, skal dette tages op, da alvorlig hypertriglceridæmi er en risikofaktor for akut pancreatitis . Et andet blodniveau indsamlet for at vurdere dyslipidæmi er HDL-C. HDL -kolesterol består af meget få lipider og en stor mængde protein. Det er gavnligt i kroppen, fordi det fungerer ved at gå til vævene og hente ekstra kolestrol og fedt . På grund af de positive virkninger af HDL-C kaldes det "godt kolesterol", da det hjælper med at forhindre plakdannelse. Andre funktioner i HDL-C er at fremme kardiovaskulær sundhed, såsom antioxidationseffekter, beskyttelse mod trombose , opretholdelse af endotelfunktion og opretholdelse af lav blodviskositet. På grund af de positive funktioner af HDL -kolesterol indikerer et lavt niveau dyslipidæmi og er en risikofaktor for komplikationer. En anden diagnostisk test, der ofte gennemgås, er LDL -kolesterol. Lavdensitetslipoproteiner består af kolesterol, TG, phospholipider og apolipoproteiner . LDL-C-molekyler binder sig til blodkarrens endotel og forårsager plakdannelse. Når plaques er dannet, kan LDL-C, der flyder i blodbanen, vedhæfte plaketterne og forårsage yderligere ophobning. Ud over plakdannelse kan LDL-C-molekyler undergå oxidation. Oxidation kan forårsage yderligere akkumulering af kolesterol og frigivelse af inflammatoriske cytokiner , som skader blodkarrene. På grund af de skadelige virkninger af LDL-C øger høje niveauer risikoen for hjerte-kar-sygdomme og indikerer dyslipidæmi.
Dyslipidemier kan også klassificeres baseret på den underliggende årsag, uanset om den er primær, sekundær eller en kombination af begge. Primære dyslipidemier skyldes genetiske lidelser, der kan forårsage unormale lipidniveauer uden andre åbenlyse risikofaktorer. Dem med primære dyslipidemier har større risiko for at få komplikationer af dyslipidemier, såsom aterosklerotisk kardiovaskulær sygdom , i en yngre alder. Nogle almindelige genetiske lidelser forbundet med primære dyslipidemier er homozygote eller heterozygote hyperkolesterolæmi , familiær hypertriglyceridæmi , kombineret hyperlipidæmi og HDL-C metabolisme lidelser. Ved familiær hyperkolesterolæmi er en mutation i LDLR, PCSK9 eller APOB normalt årsagen til dette, og disse mutationer resulterer i højt LDL -kolesterol. Ved kombineret hyperlipidæmi er der en overproduktion af apoB-100 i leveren. Dette får store mængder LDL- og VLDL -molekyler til at dannes. Et unikt tegn på primære dyslipidemier er, at patienter ofte vil opleve akut pancreatitis eller xanthomer på hud, øjenlåg eller omkring hornhinden. I modsætning til primære dyslipidemier er sekundære dyslipidemer baseret på modificerbare miljø- eller livsstilsfaktorer. Nogle sygdomme, der er forbundet med en højere risiko for dyslipidæmi, er ukontrolleret diabetes mellitus , kolestatisk leversygdom, kronisk nyresygdom , hypothyroidisme og polycystisk ovariesyndrom . Hvad folk spiser kan også have indflydelse, med overdreven alkoholbrug, for meget kulhydrater og kost med højt mættet fedt, der har en højere risiko. Nogle lægemidler, der kan bidrage til dyslipidæmi, er thiaziddiuretika , betablokkere , orale præventionsmidler , atypiske antipsykotika (clozapin, olanzapin), kortikosteroider , tacrolimus og cyclosporin . Andre ikke-arvelige faktorer, der øger risikoen for dyslipidemier er rygning, graviditet og fedme.
Fredrickson -klassifikationen set nedenfor klassificerer dyslipidemier i kategorier:
| Fænotype | jeg | IIa | IIb | III | IV | V |
|---|---|---|---|---|---|---|
| Forhøjet lipoprotein | Chylomicron | LDL | LDL og VLDL | IDL | VLDL | VLDL og chylomikroner |
Screening
Der er ingen klar konsensus om, hvornår screening for dyslipidæmi skal påbegyndes. Generelt bør personer med høj risiko for hjerte-kar-sygdom screenes i en yngre alder med mænd mellem 25-30 år og kvinder mellem 30-35 år. At teste den generelle befolkning under 40 år uden symptomer er af uklar fordel. UpToDate foreslår screening af mænd i en alder af 35 år og kvinder i en alder af 45 år hos personer uden risiko for hjerte -kar -sygdom.
Ledelse
Ledelsen består af:
Referencer
| Klassifikation |
|---|
