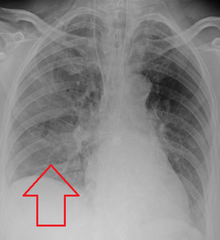
Aspiration lungebetændelse - Aspiration pneumonia
| Aspiration lungebetændelse | |
|---|---|
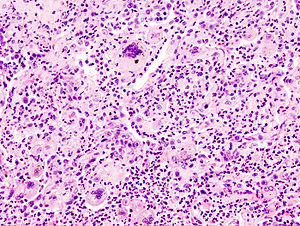 | |
| Mikroskopisk billede af aspirationspneumoni hos en ældre med en neurologisk sygdom. Bemærk fremmedlegemets kæmpecellereaktion . | |
| Specialitet | Emergency medicin , pulmonology |
| Symptomer | Feber , hoste |
| Komplikationer | Lunge byld |
| Almindelig start | Ældre |
| Risikofaktorer | Nedsat bevidsthedsniveau , synkeproblemer , alkoholisme , sondeernæring , dårligt mundhelse |
| Diagnostisk metode | Baseret på præsentation af historie, symptomer, røntgen af brystet , sputumkultur |
| Differential diagnose | Kemisk pneumonitis , tuberkulose |
| Medicin | Clindamycin , meropenem , ampicillin/sulbactam , moxifloxacin |
| Frekvens | ~ 10% af tilfælde af lungebetændelse, der kræver hospitalsindlæggelse |
Aspirationspneumoni er en form for lungeinfektion , der skyldes, at en relativt stor mængde materiale fra maven eller munden kommer ind i lungerne. Tegn og symptomer omfatter ofte feber og hoste med relativt hurtig debut. Komplikationer kan omfatte lungeabces . Nogle inkluderer kemisk induceret betændelse i lungerne som en undertype, der opstår fra surt, men ikke-infektiøst maveindhold, der kommer ind i lungerne.
Infektion kan skyldes en række forskellige bakterier . Risikofaktorer omfatter nedsat bevidsthedsniveau , synkeproblemer , alkoholisme , sondeernæring og dårligt mundhygiejne . Diagnosen er typisk baseret på den nuværende historie, symptomer, røntgen af brystet og sputumkultur . Det kan være svært at skelne fra andre typer lungebetændelse .
Behandlingen er typisk med antibiotika såsom clindamycin , meropenem , ampicillin/sulbactam eller moxifloxacin . For dem med kun kemisk pneumonitis er antibiotika typisk ikke påkrævet. Blandt mennesker indlagt på hospitalet med lungebetændelse skyldes omkring 10% aspiration. Det forekommer oftere hos ældre, især dem på plejehjem . Begge køn er lige påvirket.
tegn og symptomer
Personen kan have et lumsk forløb med øget respirationsfrekvens, ildelugtende sputum, hæmoptyse og feber. Komplikationer kan forekomme, såsom eksudativ pleural effusion, empyema og lungeabcesser. Hvis den ikke behandles, kan aspirationspneumoni udvikle sig til at danne en lungeabces . En anden mulig komplikation er et empyema , hvor pus samler sig inde i lungerne. Hvis der opstår kontinuerlig aspiration, kan den kroniske betændelse forårsage kompenserende fortykkelse af lungernes inderside, hvilket resulterer i bronkiektase .
Årsager
Aspiration lungebetændelse er ofte forårsaget af en defekt synke mekanisme, såsom en neurologisk sygdom eller som følge af en skade, der direkte forringer synke eller forstyrrer bevidstheden. Nedsat bevidsthed kan være forsætlig, såsom brug af generel anæstesi til kirurgi. Ved mange former for kirurgiske operationer instrueres folk, der forbereder sig på kirurgi, derfor om ikke at tage noget gennem munden ( nul per os , forkortet som NPO) i mindst fire timer før operationen. Disse forhold gør det muligt for bakterier at komme ind i lungerne, hvilket tillader udvikling af en infektion.
Risikofaktorer
- Nedsat synkning: Tilstande, der forårsager dysfagi, forværrer menneskers evne til at sluge, hvilket forårsager en øget risiko for indtrængning af partikler fra maven eller munden i luftvejene. Selvom synkefejl er forbundet med aspirationspneumoni, er dysfagi muligvis ikke tilstrækkelig, medmindre andre risikofaktorer er til stede. Neurologiske tilstande, der direkte kan påvirke nerverne, der er involveret i svalemekanismen, omfatter slagtilfælde , neurodegenerative sygdomme (såsom Parkinsons sygdom ) og multipel sklerose . Anatomiske ændringer i brystet kan også forstyrre svalemekanismen. For eksempel har patienter med avanceret KOL tendens til at udvikle forstørrede lunger, hvilket resulterer i komprimering af spiserøret og dermed regurgitation.
- Ændret mental status : Ændringer i bevidsthedsniveauer påvirker svalemekanismen ved både at deaktivere kroppens naturlige beskyttelsesforanstaltninger mod aspiration samt muligvis forårsage kvalme og opkastning. Ændret mental status kan skyldes medicinske tilstande såsom anfald . Imidlertid kan mange andre midler også være ansvarlige, herunder generel anæstesi og alkohol.
- Bakteriel kolonisering: Dårlig mundhygiejne kan resultere i kolonisering af munden med store mængder bakterier, hvilket er forbundet med øget forekomst af aspirationspneumoni.
- Etnicitet: Asiater diagnosticeret med aspirationspneumoni har en lavere risiko for død sammenlignet med andre etniske grupper, mens afroamerikanere og hvide deler en relativt lignende risiko for død. Hispanics har en lavere risiko for død end ikke-Hispanics.
- Andre: Alder, mandligt køn, diabetes mellitus , fejlernæring, brug af antipsykotiske lægemidler , protonpumpehæmmere og angiotensinkonverterende enzymhæmmere . Ophold i institutionelle omgivelser, forlænget hospitalsindlæggelse eller kirurgiske indgreb, gastrisk sondeernæring, mekaniske luftvejsinterventioner, immunkompromitteret, rygningshistorie, antibiotikabehandling, avanceret alder, reduceret lungeklaring, nedsat hosterefleks , forstyrret normal slimhindebarriere , nedsat mucociliær clearance, ændring cellulær og humoral immunitet, obstruktion af luftvejene og beskadiget lungevæv.
Bakterie
Bakterier involveret i aspirationspneumoni kan enten være aerobe eller anaerobe . Almindelige aerobe bakterier involveret omfatter:
- Streptococcus pneumoniae
- Staphylococcus aureus
- Haemophilus influenzae
- Pseudomonas aeruginosa
- Klebsiella: ses ofte ved aspirations lobar lungebetændelse hos alkoholikere
Anaerobe bakterier spiller også en central rolle i patogenesen af aspirationspneumoni. De udgør størstedelen af den normale orale flora, og tilstedeværelsen af sur væske i lungerne tyder meget på aspirationspneumoni sekundært til en anaerob organisme. Selvom det er svært at bekræfte tilstedeværelsen af anaerober gennem kulturer , omfatter behandlingen af aspirationspneumoni typisk anaerob dækning uanset. Potentielle anaerobe bakterier er som følger:
Patofysiologi
Aspiration defineres som inhalation af oropharyngeal eller maveindhold i lungetræet. Afhængig af aspiratets sammensætning er der beskrevet tre komplikationer:
- Kemisk pneumonitis kan udvikle sig, hvis sværhedsgrad afhænger af pH -værdien og mængden af aspirat. De to lungeforandringer efter syreaspiration er: a) direkte toksisk skade på respirationsepitelet, hvilket resulterer i interstitielt lungeødem og b) et par timer senere, inflammatorisk reaktion med produktion af cytokiner, neutrofilinfiltration og makrofagaktivering. Der dannes iltfrie radikaler, som igen fører til yderligere lungeskader. Patienter kan forblive asymptomatiske efter syreaspiration. Andre kan udvikle dyspnø, pleuritisk brystsmerter, hoste, feber, blodig eller skummende sputum og åndedrætssvigt.
- Aspiration -lungebetændelse kan udvikle sig.
- Den tredje komplikation opstår efter indånding af partikler, der blokerer luftvejene. Patienterne vil have pludselig arteriel hypoxæmi med udvikling af lungeatelektase.
Beliggenhed
Placeringen er ofte tyngdekraftsafhængig og afhænger af personens position. Generelt er de højre midterste og nedre lungelapper de mest almindelige steder, der er berørt, på grund af den større kaliber og mere lodrette orientering af den højre stamme -bronchus. Mennesker, der aspirerer, mens de står, kan have bilaterale nedre lunge -lap -infiltrater. Den højre øvre lap er et fælles konsolideringsområde, hvor væsker ophobes i et bestemt område af lungen, hos alkoholikere, der aspirerer i liggende stilling.
Diagnose
Evaluering af aspiration udføres generelt med en video -fluoroskopisk synkeundersøgelse, der involverer radiologisk evaluering af synkemekanismen via udfordringer med flydende og fast fødekonsistens. Disse undersøgelser giver mulighed for evaluering af penetration til vokalfolderne og derunder, men er ikke en følsom og specifik markør for aspiration. Derudover er det svært at skelne mellem aspirationspneumoni og aspirationspneumonitis.
Aspirationspneumoni diagnosticeres typisk ved en kombination af kliniske omstændigheder (personer med risikofaktorer for aspiration) og radiologiske fund (et infiltrat på det rigtige sted). Et røntgenbillede af brystet udføres typisk i tilfælde, hvor der er mistanke om enhver lungebetændelse, herunder aspirationspneumoni. Fund på røntgenstråle på brystet, der understøtter aspirationspneumoni, omfatter lokal konsolidering afhængigt af patientens position, når aspiration opstod. For eksempel udvikler mennesker, der ligger på ryggen, når de aspirerer, ofte konsolidering i den højre nedre lap af lungen. Sputumkulturer bruges ikke til diagnosticering af aspirationspneumoni på grund af den store risiko for kontaminering. Kliniske symptomer kan også øge mistanken om aspirationspneumoni, herunder nye vejrtrækningsbesvær og feber efter en aspirationsbegivenhed. Ligeledes kan fysiske undersøgelsesresultater såsom ændrede ånde lyde hørt i de berørte lungefelter også være tegn på aspirationspneumoni. Nogle tilfælde af aspirationspneumoni er forårsaget af aspiration af madpartikler eller andre partikelformige stoffer som pillefragmenter; disse kan diagnosticeres af patologer på lungebiopsiprøver .
Selvom aspirationspneumoni og kemisk pneumonitis kan se ens ud, er det vigtigt at skelne mellem de to på grund af store forskelle i håndteringen af disse tilstande. Kemisk pneumonitis skyldes skader på det indre lag af lungevæv, som udløser en tilstrømning af væske. Betændelsen forårsaget af denne reaktion kan hurtigt forårsage lignende fund set ved aspirationspneumoni, såsom et forhøjet antal WBC ( hvide blodlegemer ), radiologiske fund og feber. Det er imidlertid vigtigt at bemærke, at fundene ved kemisk pneumonitis udløses af betændelse, der ikke er forårsaget af infektion, som det ses ved aspirationspneumoni. Betændelse er kroppens immunrespons på enhver opfattet trussel mod kroppen. Således involverer behandling af kemisk pneumonitis typisk fjernelse af den inflammatoriske væske og understøttende foranstaltninger, især eksklusive antibiotika. Anvendelsen af antimikrobielle midler er forbeholdt kemisk pneumonitis kompliceret af sekundær bakteriel infektion.
Forebyggelse
Der har været flere metoder forbundet med nedsat forekomst og nedsat sværhedsgrad af aspirationspneumoni som beskrevet nedenfor.
Mundhygiejne
Undersøgelser viste, at nettoreduktionen af orale bakterier var forbundet med et fald i både forekomsten af aspirationspneumoni såvel som dødeligheden af aspirationspneumoni. En bred metode til at reducere antallet af bakterier i munden involverer brug af antimikrobielle midler, lige fra topisk antibiotika til intravenøs antibiotikabrug. Mens brugen af antibiotika fokuserer på at ødelægge og hindre bakterievækst, spiller mekanisk fjernelse af orale bakterier af en tandlæge også en central rolle i at reducere bakteriebyrden. Ved at reducere mængden af bakterier i munden reduceres også sandsynligheden for infektion, når aspiration opstår. For mennesker, der er kritisk syge, og som har brug for et fodringsrør, er der tegn på, at risikoen for aspirationspneumoni kan reduceres ved at indsætte fodringsrøret i tolvfingertarmen eller jejunum (post-pylorisk fodring), sammenlignet med indsættelse af fodringsrøret ind i maven ( gastrisk fodring ).
Forbedret svale
Mange mennesker med risiko for aspirationspneumoni har en nedsat synke -mekanisme, hvilket kan øge chancen for aspiration af madpartikler med måltiderne. Der er noget, der tyder på, at træning af forskellige dele af kroppen, der er involveret i synkning, herunder tungen og læberne, kan reducere episoder med aspiration og aspirationspneumoni; yderligere forskning er imidlertid påkrævet for at bekræfte denne fordel. Andre enkle handlinger under fodring kan forbedre en persons synkeevne og dermed reducere risikoen for aspiration, herunder ændringer i position og fodringsassistance.
Efter operationen
Mange tilfælde af aspiration forekommer under kirurgiske operationer, især under anæstesiinduktion . Administration af anæstesi forårsager undertrykkelse af beskyttende reflekser, vigtigst af alt gagrefleksen. Som et resultat kan mavepartikler let komme ind i lungerne. Visse risikofaktorer disponerer individer for aspiration, især tilstande, der forårsager dysfunktion i det øvre mave -tarmsystem. Det er vigtigt at identificere disse betingelser inden operationen begynder for korrekt forberedelse under proceduren. Det anbefales også, at patienterne faster inden procedurerne. Andre fremgangsmåder, der kan være gavnlige, men som ikke er blevet godt undersøgt, omfatter medicin, der reducerer surheden i maveindholdet og hurtig sekvensinduktion . På den anden side med hensyn til at reducere surheden i maven er et surt miljø nødvendigt for at dræbe de organismer, der koloniserer mave -tarmkanalen; midler, såsom protonpumpehæmmere, der reducerer surhedsgraden i maven, kan favorisere væksten af bakterier og øge risikoen for lungebetændelse.
Behandling
Hovedbehandlingen ved aspirationspneumoni drejer sig om brugen af antibiotika til at fjerne de bakterier, der forårsager infektionen. Bred antibiotikadækning er påkrævet for at tage højde for de forskellige typer bakterier, der muligvis forårsager infektionen. Aktuelt anbefalede antibiotika omfatter clindamycin , meropenem , ertapenem , ampicillin/sulbactam og moxifloxacin . Behandling med piperacillin/tazobactam , cefepime , levofloxacin , imipenem eller meropenem anbefales i tilfælde af potentiel antibiotikaresistens. Den typiske varighed af antibiotikabehandling er cirka 5 til 7 dage. Hvis der er en stor ophobning af væske i lungerne, kan dræning af væsken også hjælpe i helingsprocessen.
Prognose
Dysfagiklinikere anbefaler ofte ændring af diætregimer, ændret hovedpositionering eller fjernelse af alt oralt indtag. Selvom undersøgelser har antydet, at fortykkende væsker kan reducere aspiration gennem forsinket svælgetransitid, har de også påvist øgede faryngealrester med risiko for forsinket aspiration. Kliniske interventioners evne til at reducere forekomsten af lungebetændelse er relativt ukendt. Kostændringer eller ingenting-til-mund-status har heller ingen indflydelse på en patients evne til at håndtere deres egne sekreter. En patients individuelle styrke kan påvirke udviklingen af lungeinfektioner mere end aspiration. Der er også en øget risiko for lungebetændelse hos patienter med esophageal dysfagi sammenlignet med patienter med slagtilfælde, fordi patienter med slagtilfælde vil forbedre sig, når de kommer sig efter deres akutte skade, mens esophageal dysfagi sandsynligvis vil forværres med tiden. I en kohorte af patienter med aspirationspneumoni var den samlede treårige dødelighed 40%.
Undersøgelser har vist, at aspirationspneumoni har været forbundet med en samlet øget dødelighed på hospitalet sammenlignet med andre former for lungebetændelse. Yderligere undersøgelser af forskellige tidsperioder, herunder 30-dages dødelighed, 90-dages dødelighed og 1-års dødelighed. Personer diagnosticeret med aspirationspneumoni havde også en øget risiko for at udvikle fremtidige episoder af lungebetændelse. Faktisk viste disse personer sig også at have større risiko for genindlæggelse efter at være blevet udskrevet fra hospitalet. Endelig fandt en undersøgelse, at personer med diagnosen aspirationspneumoni var mere tilbøjelige til at mislykkes i behandling sammenlignet med andre former for lungebetændelse.
Ældre
Aldring øger risikoen for dysfagi. Forekomsten af dysfagi på plejehjem er cirka 50%, og 30% af de ældre med dysfagi udvikler aspiration. For personer ældre end 75 år er risikoen for lungebetændelse på grund af dysfagi seks gange større end de 65. På grund af flere faktorer, såsom skrøbelighed, nedsat synkeeffekt, nedsat hosterefleks og neurologiske komplikationer, kan dysfagi betragtes som geriatrisk syndrom. Atypisk præsentation er almindelig hos ældre. Ældre patienter kan have nedsat T -cellefunktion, og derfor er de muligvis ikke i stand til at montere en febril respons. Slimhindeclearance for ældre mennesker er også nedsat, hvilket resulterer i nedsat sputumproduktion og hoste. Derfor kan de præsentere ikke-specifikt med forskellige geriatriske syndromer.
Mikroaspirationer
Hos ældre er dysfagi en betydelig risikofaktor for udviklingen af aspirationspneumoni. Aspiration-lungebetændelse udvikler sig oftest på grund af mikroaspiration af spyt eller bakterier transporteret på mad og væsker i kombination med nedsat værtsimmunfunktion. Kronisk betændelse i lungerne er et centralt træk ved aspirationspneumoni hos ældre plejehjemsbeboere og viser sig som en sporadisk feber (en dag om ugen i flere måneder). Radiologisk gennemgang viser kronisk betændelse i det konsoliderede lungevæv, der forbinder kronisk mikroaspiration og kronisk lungebetændelse.
Kvælning
Efter fald er kvælning af mad den næsthøjeste årsag til død, der kan forebygges i ældrepleje. Selvom risikoen for kvælning ofte er forbundet med små børn, viser data, at personer over 65 år har en kvælningsfrekvens, der er syv gange højere end børn i alderen 1-4 år.
Parkinsons sygdom
Den rapporterede forekomst af dysfagi hos patienter med Parkinsons sygdom varierer fra 20% til 100% på grund af variationer i metoderne til vurdering af synkefunktionen. I modsætning til nogle medicinske problemer, såsom slagtilfælde, degenererer dysfagi ved Parkinsons sygdom med sygdomsprogression. Aspiration -lungebetændelse var den mest almindelige årsag til akut indlæggelse af patienter med Parkinsons sygdom, hvis sygdomsvarighed var> 5 år, og lungebetændelse var en af hovedårsagerne til død.
Demens
Den velkendte model for pleje af mennesker med avanceret demens og dysfagi er svingdøren til tilbagevendende brystinfektioner, der ofte er forbundet med aspiration og relaterede genindlæggelser. Mange mennesker med demens modstår eller er ligeglade med mad og formår ikke at styre madbolusen. Der er også mange medvirkende faktorer, såsom dårlig mundhygiejne, høje afhængighedsniveauer for at blive placeret og fodret, samt behovet for oral sugning. Selvom sondeernæring derfor kan betragtes som en sikrere løsning, har sondeernæring ikke vist sig at være gavnlig for mennesker med avanceret demens. Den foretrukne mulighed er derfor at fortsætte med at spise og drikke oralt på trods af risikoen for at udvikle brystinfektioner.
Se også
Referencer
eksterne links
| Klassifikation | |
|---|---|
| Eksterne ressourcer |