Hypertrofisk kardiomyopati - Hypertrophic cardiomyopathy
| Hypertrofisk kardiomyopati | |
|---|---|
| Andre navne | Asymmetrisk septal hypertrofi; idiopatisk hypertrofisk subaortisk stenose; hypertrofisk obstruktiv kardiomyopati (HOCM) |
 | |
| Specialitet | Kardiologi |
| Symptomer | Følelse af træthed, hævelse af ben , åndenød , brystsmerter , besvimelse |
| Komplikationer | Hjertesvigt , uregelmæssig hjerterytme , pludselig hjertedød |
| Årsager | Genetik , Fabrys sygdom , Friedreichs ataksi , visse lægemidler |
| Diagnostisk metode | Elektrokardiogram , ekkokardiogram , stresstest , gentest |
| Differential diagnose | Hypertensiv hjertesygdom , aortastenose , atletens hjerte |
| Behandling | Medicin, implanterbar hjertestarter , kirurgi |
| Medicin | Betablokkere , diuretika , disopyramid |
| Prognose | Mindre end 1% om året risiko for død (med behandling) |
| Frekvens | 1 ud af 500 mennesker |
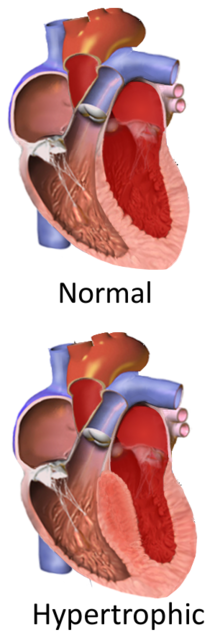
Hypertrofisk kardiomyopati ( HCM eller HOCM når den er obstruktiv ) er en tilstand, hvor hjertet bliver tykkere uden en indlysende årsag. De dele af hjertet, der oftest påvirkes, er det interventrikulære septum og ventriklerne. Dette resulterer i, at hjertet er mindre i stand til at pumpe blod effektivt og kan også forårsage problemer med elektrisk ledning.
Personer, der har HCM, kan have en række symptomer. Folk kan være asymptomatiske eller have træthed , hævelse af ben og åndenød . Det kan også resultere i brystsmerter eller besvimelse . Symptomer kan være værre, når personen er dehydreret. Komplikationer kan omfatte hjertesvigt , uregelmæssig hjerterytme og pludselig hjertedød .
HCM er oftest arvet fra en persons forældre i et autosomalt dominerende mønster. Det skyldes ofte mutationer i visse gener involveret i fremstilling af hjertemuskelproteiner . Andre arvelige årsager til venstre ventrikelhypertrofi kan omfatte Fabrys sygdom , Friedreichs ataksi og visse lægemidler såsom tacrolimus . Andre hensyn til årsagerne til forstørret hjerte er atletes hjerte og hypertension (forhøjet blodtryk). Diagnosen HCM indebærer ofte en familiehistorie eller stamtavle , et elektrokardiogram , ekkokardiogram og stresstest . Genetisk testning kan også udføres. HCM kan skelnes fra andre nedarvede årsager til kardiomyopati ved sit autosomalt dominerende mønster, hvorimod Fabrys sygdom er X-forbundet og Friedreichs Ataxia nedarves i et autosomalt recessivt mønster.
Behandlingen kan afhænge af symptomer og andre risikofaktorer. Medicin kan omfatte brug af betablokkere eller disopyramid . En implanterbar hjertedefibrillator kan anbefales til personer med visse typer uregelmæssig hjerterytme. Kirurgi, i form af en septal myektomi eller hjertetransplantation , kan udføres hos dem, der ikke forbedres med andre foranstaltninger. Ved behandling er risikoen for død af sygdommen mindre end en procent om året.
HCM påvirker omkring en ud af 500 mennesker. Priser hos mænd og kvinder er omtrent lige store. Mennesker i alle aldre kan blive påvirket. Den første moderne beskrivelse af sygdommen var af Donald Teare i 1958.
tegn og symptomer
Årsagen til HCM er variabel. Mange mennesker er asymptomatiske eller let symptomatiske, og mange af dem, der bærer sygdomsgener til HCM, har ikke en klinisk påviselig sygdom. De symptomer på HCM omfatter åndenød grund afstivning og nedsat blod fyldning af ventriklerne, exertional brystsmerter (undertiden kendt som angina ) på grund af nedsat blodgennemstrømning til kranspulsårerne, ubehagelige bevidsthed om hjerteslag ( hjertebanken ), samt som afbrydelse af det elektriske system, der løber gennem den unormale hjertemuskel, svimmelhed , svaghed, besvimelse og pludselig hjertedød .
Åndenød skyldes i vid udstrækning øget stivhed i venstre ventrikel (LV), hvilket forringer påfyldning af ventriklerne, men også fører til forhøjet tryk i venstre ventrikel og venstre atrium, hvilket forårsager modtryk og interstitiel overbelastning i lungerne. Symptomer er ikke nært forbundet med tilstedeværelsen eller sværhedsgraden af en udstrømningskanalsgradient. Symptomer efterligner ofte symptomer på kongestiv hjertesvigt (især aktivitetstolerance og dyspnø), men behandlingen af hver er forskellig. Betablokkere bruges i begge tilfælde, men behandling med diuretika, en grundpille i CHF -behandling, vil forværre symptomer ved hypertrofisk obstruktiv kardiomyopati ved at reducere ventrikulær forspændingsvolumen og derved øge udstrømningsmodstanden (mindre blod til at skubbe det fortykkede forhindrende væv til side).
Store risikofaktorer for pludselig død hos personer med HCM omfatter tidligere hjertestop eller ventrikelflimren , spontan vedvarende ventrikeltakykardi , unormalt træningsblodtryk og ikke-vedvarende ventrikulær takykardi, uforklarlig synkope , familiehistorie med for tidlig pludselig død og større tykkelse af LVW end 15 mm til 30 mm, på ekkokardiogram.
"Spike and dome" puls og "triple ripple apical impuls " er to andre tegn, der kan opdages ved fysisk undersøgelse.
Genetik
| Gene | Locus | Type |
|---|---|---|
| MYH7 | 14q12 | CMH1 ( 192600 ) |
| TNNT2 | 1q32 | CMH2 ( 115195 ) |
| TPM1 | 15q22.1 | CMH3 ( 115196 ) |
| MYBPC3 | 11p11.2 | CMH4 ( 115197 ) |
| ? | ? | CMH5 |
| PRKAG2 | 7q36 | CMH6 ( 600858 ) |
| TNNI3 | 19q13.4 | CMH7 ( 613690 ) |
| MYL3 | 3p | CMH8 ( 608751 ) |
| TTN | 2q24.3 | CMH9 ( 613765 ) |
| MYL2 | 12q23-q24 | CMH10 ( 608758 ) |
| ACTC1 | 15q14 | CMH11 ( 612098 ) |
| CSRP3 | 11p15.1 | CMH12 ( 612124 ) |
Familiær hypertrofisk kardiomyopati nedarves som et autosomalt dominerende træk og tilskrives mutationer i en af en række gener, der koder for sarcomere -proteiner .
I øjeblikket vil omkring 50–60% af mennesker med et højt indeks for klinisk mistanke om HCM have en mutation identificeret i mindst et af ni sarkomiske gener. Ca. 40% af disse mutationer forekommer i β- myosin-tungkædegenet på kromosom 14 q11.2-3, og cirka 40% involverer det kardiale myosinbindende protein C- gen. Da HCM typisk er et autosomalt dominerende træk, har børn af en enkelt HCM-forælder 50% chance for at arve den sygdomsfremkaldende mutation. Når en sådan mutation er identificeret, kan familiespecifik genetisk test bruges til at identificere pårørende i risiko for sygdommen, selvom klinisk sværhedsgrad og alder for debut ikke kan forudsiges.
Hos personer uden en familiehistorie af HCM er den mest almindelige årsag til sygdommen en de novo-mutation af genet, der producerer β-myosin-tunge kæden.
En insertion/deletionspolymorfisme i genet, der koder for angiotensinkonverterende enzym (ACE), ændrer den kliniske fænotype af sygdommen. D/D (deletion/deletion) genotypen af ACE er forbundet med mere markant hypertrofi i venstre ventrikel og kan være forbundet med højere risiko for negative resultater.
Nogle mutationer kan have mere skadeligt potentiale sammenlignet med andre (β-myosin tung kæde). F.eks. Var troponin T -mutationer oprindeligt forbundet med en 50% dødelighed før 40 -årsalderen. En nyere og større undersøgelse fandt imidlertid en lignende risiko for andre sarkomiske proteinmutationer. Alderen ved sygdomsdebut for HCM med MYH7 er tidligere og fører til mere alvorlige symptomer. Desuden kan mutationer på troponin C ændre Ca +2 -følsomheden for kraftudvikling i hjertemuskler, disse mutationer er opkaldt efter aminosyren, der blev ændret efter det sted, hvor det skete, såsom A8V , A31S, C84Y og D145E .
Diagnose
En diagnose af hypertrofisk kardiomyopati er baseret på en række funktioner i sygdomsprocessen. Selvom der er brug af ekkokardiografi , hjertekateterisering eller hjerte -MR i diagnosen af sygdommen, omfatter andre vigtige overvejelser EKG , genetisk testning (dog ikke primært brugt til diagnose) og enhver familiehistorie med HCM eller uforklarlig pludselig død ved ellers sund enkeltpersoner. I omkring 60 til 70% af tilfældene viser hjerte -MR fortykning af mere end 15 mm af den nedre del af ventrikelseptum. T1-vægtet billeddannelse kan identificere ardannelse i hjertevæv, mens T2-vægtet billeddannelse kan identificere ødem og betændelse i hjertevæv, som er forbundet med akutte kliniske tegn på brystsmerter og besvimelsesepisoder.
Pulsus bisferiens kan lejlighedsvis findes under undersøgelsen.
Varianter
Afhængigt af om forvrængning af normal hjerteanatomi forårsager en obstruktion af blodudstrømningen fra hjertets venstre ventrikel, kan HCM klassificeres som obstruktiv eller ikke-obstruktiv. Den obstruktive variant af HCM er hypertrofisk obstruktiv kardiomyopati ( HOCM ), også historisk kendt som idiopatisk hypertrofisk subaortisk stenose ( IHSS ) eller asymmetrisk septal hypertrofi ( ASH ).
En anden, ikke-obstruktiv variant af HCM er apikal hypertrofisk kardiomyopati ( AHC ), også kaldet Yamaguchi syndrom . Det blev først beskrevet hos personer af japansk afstamning.
Hjertekateterisering

AO = faldende aorta; LV = Venstre ventrikel; EKG = elektrokardiogram.
Efter det tredje QRS -kompleks har ventriklen mere tid til at fylde. Da der er mere tid til at fylde, vil venstre ventrikel have mere volumen i slutningen af diastolen (øget forspænding ). På grund af hjertets Frank – Starling -lov vil sammentrækningen af venstre ventrikel (og tryk genereret af venstre ventrikel) være større på det efterfølgende slag (beat #4 i dette billede). På grund af den dynamiske karakter af udstrømningsobstruktionen i HCM øges obstruktionen mere end den venstre ventrikels trykstigning. Dette medfører et fald i aortatrykket, når trykket i venstre ventrikel stiger (ses som det gule skraverede område på billedet).
Ved hjertekateterisering kan katetre placeres i venstre ventrikel og den stigende aorta for at måle trykforskellen mellem disse strukturer. I normale individer, under ventrikulær systole , trykket i den opadgående aorta og den venstre ventrikel vil udligne, og aortaklappen er åben. Hos personer med aortastenose eller med HCM med en udstrømningskanalsgradient vil der være en trykgradient (forskel) mellem venstre ventrikel og aorta, med venstre ventrikeltryk højere end aortatrykket. Denne gradient repræsenterer graden af obstruktion, der skal overvindes for at skubbe blod ud af venstre ventrikel.
Brockenbrough -Braunwald -Morrow -tegnet observeres hos personer med HCM med udstrømningskanalsgradient. Dette tegn kan bruges til at differentiere HCM fra aortastenose. Hos personer med aortastenose, efter en for tidlig ventrikelsammentrækning (PVC), vil følgende ventrikelsammentrækning være mere kraftfuld, og trykket, der genereres i venstre ventrikel, vil være højere. På grund af den faste obstruktion, som den stenotiske aortaklappe repræsenterer, vil det post-PVC stigende aortatryk også stige. Hos personer med HCM vil graden af obstruktion imidlertid stige mere, end sammentrækningskraften vil stige i post-PVC-beatet. Resultatet af dette er, at venstre ventrikeltryk stiger, og det stigende aortatryk falder med en stigning i LVOT -gradienten.
Mens Brockenbrough-Braunwald-Morrow-tegnet mest dramatisk demonstreres ved brug af samtidige intra-hjerte- og intra-aortakateter, kan det ses ved rutinemæssig fysisk undersøgelse som et fald i pulstrykket i post-PVC-beatet hos personer med HCM.
Screening
Selvom HCM kan være asymptomatisk, kan berørte personer have symptomer, der spænder fra let til kritisk hjertesvigt og pludselig hjertedød på ethvert tidspunkt fra tidlig barndom til anciennitet. HCM er den førende årsag til pludselig hjertedød hos unge atleter i USA og den mest almindelige genetiske kardiovaskulære lidelse. En undersøgelse viste, at forekomsten af pludselig hjertedød hos unge konkurrencedygtige atleter faldt i Veneto -regionen i Italien med 89% siden introduktionen af rutinemæssig hjertescreening for atleter i 1982 fra en usædvanlig høj startrate. Fra 2010 har undersøgelser imidlertid vist, at forekomsten af pludselig hjertedød blandt alle mennesker med HCM er faldet til en procent eller mindre. Screen-positive personer, der er diagnosticeret med hjertesygdom, får normalt besked på at undgå konkurrencedygtig atletik.
HCM kan detekteres med et ekkokardiogram (ECHO) med 80%+ nøjagtighed, som kan forudgås med screening med et elektrokardiogram (EKG) for at teste for hjerteabnormiteter. Hjertemagnetisk resonansbilleddannelse (CMR), der betragtes som guldstandarden for bestemmelse af de fysiske egenskaber ved venstre ventrikelvæg, kan tjene som et alternativt screeningsværktøj, når et ekkokardiogram giver uafklarede resultater. For eksempel kan identifikationen af segmental lateral ventrikulær hypertrofi ikke opnås med ekkokardiografi alene. Også venstre ventrikel hypertrofi kan være fraværende hos børn under tretten år. Dette undergraver resultaterne af præ-ungdoms ekkokardiogrammer. Forskere har imidlertid undersøgt asymptomatiske bærere af en HCM-forårsagende mutation ved brug af CMR og har været i stand til at identificere krypter i det interventrikulære septalvæv hos disse mennesker. Det er blevet foreslået, at dannelsen af disse krypter er en indikation på myocytforstyrrelse og ændrede karvægge, der senere kan resultere i det kliniske udtryk for HCM. En mulig forklaring på dette er, at den typiske indsamling af familiehistorie kun fokuserer på, om pludselig død opstod eller ej. Det anerkender ikke den alder, hvor pårørende fik pludselig hjertedød, såvel som hyppigheden af hjertehændelserne. I betragtning af de flere faktorer, der er nødvendige for at blive betragtet som risiko for pludselig hjertedød, mens de fleste af faktorerne ikke har en stærk forudsigelsesværdi individuelt, er der uklarhed om, hvornår specialbehandling skal gennemføres.
Forenede Stater
Der er flere potentielle udfordringer forbundet med rutinemæssig screening for HCM i USA. For det første er den amerikanske atletpopulation på 15 millioner næsten dobbelt så stor som Italiens skønnede atletpopulation. For det andet er disse begivenheder sjældne, med færre end 100 dødsfald i USA på grund af HCM hos konkurrencedygtige atleter om året eller omkring 1 død pr. 220.000 atleter. Endelig ville genetisk test give en endelig diagnose; På grund af de mange HCM-forårsagende mutationer er denne screeningsmetode imidlertid kompleks og er ikke omkostningseffektiv. Derfor er genetisk testning i USA begrænset til personer, der udviser klare symptomer på HCM og deres familiemedlemmer. Dette sikrer, at testen ikke er spildt på at opdage andre årsager til ventrikulær hypertrofi (på grund af dens lave følsomhed), og at familiemedlemmer til den enkelte er uddannet i den potentielle risiko for at være bærere af mutantgenet (erne).
Canada
Canadiske retningslinjer for genetisk test og anbefalinger til personer diagnosticeret med HCM er som følger:
- Hovedformålet med gentest er at screene familiemedlemmer.
- Ifølge resultaterne kan pårørende i fare blive opfordret til at gennemgå omfattende test.
- Genetisk test er ikke beregnet til at bekræfte en diagnose.
- Hvis den diagnosticerede person ikke har slægtninge, der er i fare, er genetisk test ikke påkrævet.
- Genetisk test er ikke beregnet til risikovurdering eller behandlingsbeslutninger.
- Beviser understøtter kun klinisk test til at forudsige progression og risiko for at udvikle komplikationer af HCM.
For personer mistænkt for at have HCM:
- Genetisk test anbefales ikke til bestemmelse af andre årsager til venstre ventrikel hypertrofi (f.eks. " Atletes hjerte ", hypertension og hjerteamyloidose).
- HCM kan differentieres fra andre tilstande, der forårsager hypertrofi, ved hjælp af klinisk historie og klinisk testning.
Storbritannien
Et obduktion efter tv-programlederen David Frosts død i 2013 fandt ud af, at han havde HCM, selvom det ikke bidrog til hans død, og hans familie ikke blev informeret. Den pludselige hjertedød for hans 31-årige søn i 2015 fik familien til at samarbejde med British Heart Foundation for at rejse midler til bedre screening.
Behandling
Asymptomatiske mennesker
Et betydeligt antal mennesker med hypertrofisk kardiomyopati har ingen symptomer og vil have en normal levetid, selvom de bør undgå særlig anstrengende aktiviteter eller konkurrencedygtig atletik. Asymptomatiske mennesker bør screenes for risikofaktorer for pludselig hjertedød. Hos mennesker med hvilende eller inducerbare udstrømningshindringer bør situationer, der forårsager dehydrering eller vasodilatation (såsom brug af vasodilatoriske eller vanddrivende blodtryksmedicin) undgås. Septal reduktionsterapi anbefales ikke til asymptomatiske mennesker.
Medicin
Det primære mål med medicin er at lindre symptomer som brystsmerter, åndenød og hjertebanken. Betablokkere betragtes som førstelinjemidler, da de kan bremse pulsen og reducere sandsynligheden for ektopiske slag. For mennesker, der ikke kan tåle betablokkere, kan nondihydropyridin calciumkanalblokkere såsom verapamil bruges, men er potentielt skadelige hos mennesker, der også har lavt blodtryk eller alvorlig åndenød i hvile. Disse lægemidler nedsætter også pulsen, selvom deres anvendelse til mennesker med alvorlig udstrømningsobstruktion, forhøjet tryk i lungearterien og lavt blodtryk bør udføres med forsigtighed. Dihydropyridin calciumkanalblokkere bør undgås hos mennesker med tegn på obstruktion. For personer, hvis symptomer ikke lindres ved ovenstående behandlinger, kan disopyramid overvejes for yderligere symptomlindring. Diuretika kan overvejes for personer med tegn på væskeoverbelastning, men bruges forsigtigt hos personer med tegn på obstruktion. Folk, der fortsat har symptomer på trods af medicinsk behandling, kan overveje mere invasive behandlinger. Intravenøs phenylephrin (eller et andet rent vasokonstriktionsmiddel) kan bruges ved akut indstilling af lavt blodtryk hos patienter med obstruktiv hypertrofisk kardiomyopati, som ikke reagerer på væskeindgivelse.
Kirurgisk septal myektomi
Kirurgisk septal myektomi er en åben hjerteoperation, der udføres for at lindre symptomer hos mennesker, der forbliver stærkt symptomatiske på trods af medicinsk behandling. Det er blevet udført med succes siden begyndelsen af 1960'erne. Kirurgisk septal myektomi reducerer ensartet obstruktion af venstre ventrikels udstrømningskanal ensartet og forbedrer symptomer, og i erfarne centre har en kirurgisk dødelighed på mindre end 1% samt 85% succesrate. Det involverer en median sternotomi (generel anæstesi, åbning af brystet og kardiopulmonal bypass ) og fjernelse af en del af det interventrikulære septum. Kirurgisk myektomi -resektion, der fokuserer kun på det subaortiske septum, for at øge udstrømningskanalens størrelse for at reducere Venturi -kræfter, kan være utilstrækkelig til at afskaffe systolisk forreste bevægelse (SAM) af mitralventilens forreste folder. Med denne begrænsede resektion omdirigerer den tilbageværende midtseptalbue stadig flow bagud; SAM vedvarer, fordi flow stadig kommer bag mitralventilen. Det er først, når den dybere del af septalbulen resekteres, at strømmen omdirigeres anteriort væk fra mitralventilen og afskaffer SAM. Med dette i tankerne er en ændring af Morrow myektomi kaldet forlænget myektomi, mobilisering og delvis udskæring af papillarmusklerne blevet til valg af udskæring. Hos mennesker med særlig store redundante mitralventiler kan der tilføjes forreste folderplikat for at fuldstændig adskille mitralventilen og udstrømningen. Komplikationer ved septal myektomi kirurgi omfatter mulig død, arytmier, infektion, uophørlig blødning, septal perforering/defekt og slagtilfælde.
Alkohol septal ablation
Alkohol septal ablation , introduceret af Ulrich Sigwart i 1994, er en perkutan teknik, der involverer indsprøjtning af alkohol i en eller flere septal grene af venstre forreste faldende arterie . Dette er en kateterteknik med resultater svarende til den kirurgiske septale myektomi -procedure, men er mindre invasiv, da den ikke involverer generel anæstesi og åbning af brystvæggen og perikardiet (som udføres ved en septal myektomi). I en udvalgt population med symptomer sekundært til en høj udstrømningskanalgradient kan alkohol septalablation reducere symptomerne på HCM. Derudover ville ældre personer og personer med andre medicinske problemer, for hvem kirurgisk myektomi ville udgøre øget proceduremæssig risiko, sandsynligvis have fordel af den mindre invasive septalablationsprocedure.
Når den udføres korrekt, fremkalder en alkohol septal ablation et kontrolleret hjerteanfald , hvor den del af det interventrikulære septum, der involverer venstre ventrikels udstrømningskanal, infarker og vil trække sig sammen til et ar. Der er debat om, hvilke mennesker der er bedst tjent med kirurgisk myektomi, alkohol septal ablation eller medicinsk behandling.
Mitral klip
Siden 2013 er mitralklip blevet implanteret via kateter som en ny strategi til at korrigere mitralventilens bevægelse hos mennesker med alvorlig obstruktiv HCM. Enheden fastgør mitralventilbladene for at forbedre hjertets blodudstrømning. Mitralklippet har endnu ikke fastslået den langsigtede pålidelighed af septal myektomi eller alkohol septal ablation, men HCM-specialister tilbyder i stigende grad klippet som en mindre invasiv behandlingsmulighed.
Implanterbar pacemaker eller defibrillator
Brugen af en pacemaker er blevet anbefalet i en delmængde af individer for at forårsage asynkron sammentrækning af venstre ventrikel. Da pacemakeren aktiverer det interventrikulære septum før den venstre ventrikels frie væg, kan gradienten hen over den venstre ventrikels udstrømningskanal falde. Denne form for behandling har vist sig at give mindre lindring af symptomer og mindre af en reduktion i den venstre ventrikels udstrømningskanals gradient sammenlignet med kirurgisk myektomi. Teknologiske fremskridt har også ført til udviklingen af en pacemaker med dobbelt kammer, som kun tændes, når det er nødvendigt (i modsætning til en almindelig pacemaker, der giver en konstant stimulans). Selvom pacemakeren med to kammer har vist sig at reducere obstruktion af ventrikeludstrømningskanalen, har eksperimentelle forsøg kun fundet få individer med forbedrede symptomer. Forskere formoder, at disse rapporter om forbedrede symptomer skyldes en placebo -effekt.
Proceduren omfatter et snit på det anterolaterale område under kravebenet. To ledninger indsættes derefter; den ene ind i højre forkammer og den anden ind i højre ventrikels spids via de subklaviske vener. Når de er på plads, er de fastgjort og fastgjort til generatoren, som vil forblive inde i fascia, anterior til brystmusklen. Komplikationer ved denne procedure omfatter infektion, elektrisk ledning og generatorfejl, som kræver udskiftning.
For personer med HCM, der udviser en eller flere af de største risikofaktorer for pludselig hjertedød, kan en implanterbar cardioverter-defibrillator (ICD) eller en kombineret pacemaker/ICD alt-i-en-enhed anbefales som en passende forholdsregel. I 2014 foreslog European Society of Cardiology en praktisk risikoscore for at beregne denne risiko.
Hjertetransplantation
I tilfælde, der ikke reagerer på alle andre former for behandling, er hjertetransplantation en mulighed. Det er også den eneste tilgængelige behandling for hjertesvigt i slutstadiet. Imidlertid skal transplantation forekomme før symptomerne begynder, såsom hypertension af lungekar, nyrefunktion og tromboemboli for at det skal lykkes. Undersøgelser har vist en syvårig overlevelsesrate på 94% hos mennesker med HCM efter transplantation.
Prognose
En systematisk gennemgang fra 2002 konkluderede, at: "Samlet set giver HCM en årlig dødelighed på omkring 1%... HCM kan være forbundet med vigtige symptomer og for tidlig død, men oftere uden eller relativt let handicap og normal levetid."
Børn
Selvom hypertrofisk kardiomyopati (HCM) kan være til stede tidligt i livet og sandsynligvis er medfødt, er det en af de mest usædvanlige hjertemisdannelser, der opstår i pædiatrisk kardiologi, hovedsagelig fordi symptompræsentation normalt er fraværende, ufuldstændig eller forsinket i voksenalderen . De fleste af de aktuelle oplysninger vedrørende HCM stammer fra undersøgelser af voksne befolkninger, og implikationen af disse observationer for pædiatrisk befolkning er ofte usikker. Ikke desto mindre har nylige undersøgelser inden for pædiatrisk kardiologi afsløret, at HCM tegner sig for 42% af barndommens kardiomyopatier, med en årlig forekomst på 0,47/100.000 hos børn. I asymptomatiske tilfælde betragtes pludselig død endvidere som en af de mest frygtede komplikationer forbundet med sygdommen hos udvalgte pædiatriske populationer. Derfor er den anbefalede praksis at screene børn af berørte individer i hele barndommen for at opdage hjerteabnormiteter på et tidligt stadium i håb om at forhindre yderligere komplikationer af sygdommen.
Generelt stilles diagnosen HCM i en pædiatrisk population under vurdering for murren, kongestiv hjertesvigt, fysisk udmattelse og genetisk test af børn af berørte individer. Specifikt er ekkokardiogram (ECHO) blevet brugt som et definitivt ikke -invasivt diagnostisk værktøj hos næsten alle børn. ECHO vurderer hjertets ventrikelstørrelse, vægtykkelse, systolisk og diastolisk funktion og udstrømningsobstruktion. Således er ECHO valgt som et ideelt middel til at detektere overdreven vægfortykning af hjertemusklen i HCM.
For børn med HCM har behandlingsstrategier til formål at reducere sygdomssymptomer og reducere risikoen for pludselig død. På grund af sygdommens heterogenitet ændres behandlingen normalt efter individets behov. β-blokkere forbedrer fyldning og afslapning i venstre ventrikel og forbedrer derved symptomer. Hos nogle børn blev β -blokkere (f.eks. Propranolol) vist effektive til at reducere risikoen for pludselig død. Endvidere kan calciumkanalblokkere (verapamil) og antiarytmiske lægemidler anvendes som en supplerende terapi til β-blokkere hos symptomatiske børn. Ikke desto mindre er yderligere test nødvendig for at bestemme deres endelige fordele.
Andre dyr
Katte
Felin hypertrofisk kardiomyopati (HCM) er den mest almindelige hjertelidelse i indenlandske katte ; sygdomsprocessen og genetik menes at ligne sygdommen hos mennesker. Hos Maine Coon -katte er HCM blevet bekræftet som et autosomalt dominerende arveligt træk. Mange katteracer har HCM som et problem i racen. Den første genetiske mutation (i hjerte -myosinbindende protein C), der er ansvarlig for katte -HCM, blev opdaget i 2005 i Maine Coon -katte. En test for denne mutation (A31P) er tilgængelig. Omkring en tredjedel af Maine Coon-katte, der er testet for mutationen, er enten heterozygote eller homozygote for mutationen, selvom mange af de katte, der er heterozygote, ikke har åbenlyse tegn på sygdommen på et ekkokardiogram (lav penetrans). Nogle Maine Coon -katte med klinisk tegn på hypertrofisk kardiomyopati tester negativt for denne mutation, hvilket stærkt tyder på, at der findes en anden årsag i racen. Den kardiale myosinbindende protein C -mutation, der er identificeret i Maine Coon -katte, er ikke fundet i nogen anden katteras med HCM, men for nylig er der blevet identificeret en anden myosinbindende protein C -mutation hos Ragdoll -katte med HCM. Som hos mennesker er katte -HCM ikke til stede ved fødslen, men udvikler sig over tid. Det er blevet identificeret for første gang hos katte helt ned til 6 måneders alderen og mindst så gamle som 7 år.
Klinisk har katte med hypertrofisk kardiomyopati sædvanligvis en systolisk forreste bevægelse (SAM) af mitralventilen (se grafik). Katte med alvorlig HCM udvikler ofte venstre hjertesvigt (lungeødem; pleural effusion) på grund af alvorlig diastolisk dysfunktion i venstre ventrikel. De kan også udvikle en venstratriumtrombus, der oftest emboliserer til terminal aorta, hvilket skaber akut smerte og lammelse af bagbenene (se nedenfor). Pludselig død kan også forekomme, men synes at være ualmindelig.
Hjertens ultralyd ( ekkokardiografi ) er nødvendig for at diagnosticere HCM hos katte. Måling af cirkulerende kardiale biomarkører , som N-terminalt-proBNP ( NT-proBNP ) og troponin I (TNI) kan anvendes til katte for at styrke mistanke om hjertesygdom. Der er en Point-of-care test for felint NT-proBNP til rådighed, som kan bruges på veterinærklinikken, når ekkokardiografi ikke er mulig at udføre.
Der er ingen kur mod katte -HCM. Mange, men ikke alle katte, har en hjertelyd. Mange katte, der har en hjertelyd, har ikke HCM. Ofte er de første tegn på, at en kat har HCM, takypnø/dyspnø på grund af hjertesvigt eller akutte smerter og lammelse på grund af systemisk tromboemboli. Selvom medicin normalt gives til katte med HCM, der ikke har kliniske tegn, har ingen medicin vist sig at være nyttig på dette stadie, og det har vist sig, at en ACE -hæmmer ikke er gavnlig, før der er hjertesvigt (på hvilket tidspunkt et diuretikum er mest fordelagtig). Diltiazem giver generelt ingen påviselig fordel. Atenolol administreres sædvanligvis, når en alvorlig systolisk forreste bevægelse af mitralventilen er til stede.
Feline arteriel tromboemboli (FATE) er en relativt almindelig og ødelæggende komplikation af katte -HCM og andre katte -kardiomyopatier. Tromben dannes generelt i venstre atrium, oftest venstre auricle. Formationen menes primært at skyldes blodgennemstrømningstasis. Klassisk set ligger tromboembolismen ved iliacetrifurkeringen af aorta og lukker enten den ene eller begge de fælles iliacarterier. Fordi denne splittelse kaldes sadlen og er det hyppigste sted for tromben, er FATE almindeligvis kendt som sadeltrombus. Klinisk præsenteres dette som en kat med fuldstændigt tab af funktion i det ene eller begge bagben. Bagbenene er kolde, og katten har store smerter. Emboli kan sjældent indgive andre steder, oftest højre forben og nyrearterierne.
Clopidogrel bruges til at forsøge at forhindre dannelse af venstratriumtrombus i katte med HCM og et stort venstre atrium. FATCAT -undersøgelsen ved Purdue University viste, at det er bedre end aspirin for at forhindre, at en anden blodprop dannes i katte, der allerede har oplevet en blodprop. Trombolytiske midler (f.eks. Vævsplasminogenaktivator) er med en vis succes blevet brugt til at nedbryde en eksisterende aortatrombose, men deres omkostninger er høje, og resultatet ser ikke ud til at være bedre end at give en kat tid (48-72 timer) til at nedbryde dens egen blodprop. Smertebehandling er ekstremt vigtig. Prognosen for katte med FATE er ofte dårlig, da de sandsynligvis allerede har signifikant HCM, og et tilbagevendende anfald af FATE er sandsynligt. Af denne grund er dødshjælp ofte en gyldig overvejelse.
Gorillaer
I juli 2013 døde Rigo, en 42-årig vestlig lavlandgorilla, bosat i Melbourne Zoo og far til Mzuri, den første gorilla født ved kunstig befrugtning , uventet som følge af HCM. Tilstanden er ikke ualmindelig hos mandlige gorillaer over 30 år, og i mange tilfælde er der ingen tegn på sygdommen, før individets pludselige død.
Referencer
eksterne links
| Klassifikation | |
|---|---|
| Eksterne ressourcer |