Mors sundhed - Maternal health
| Del af en serie om |
| Kvinders sundhed |
|---|
|
|
Mors sundhed er kvinders sundhed under graviditet , fødsel og efter fødslen . Det omfatter sundhedsvæsenets dimensioner af familieplanlægning , forforståelse , prænatal og postnatal pleje for at sikre en positiv og tilfredsstillende oplevelse i de fleste tilfælde og reducere modersygdom og dødelighed i andre tilfælde. Mødres sundhed kredser om kvinders sundhed og velvære, især når de er gravide, på det tidspunkt de føder og under børneopdragelse. WHO har angivet, at selvom moderskab er blevet betragtet som en tilfredsstillende naturlig oplevelse, der er følelsesmæssig for moderen, går en høj procentdel af kvinder igennem en masse udfordringer, hvor de lider sundhedsmæssigt og nogle gange endda dør (WHO np). På grund af dette er der behov for at investere i kvinders sundhed (Amiri og Ulf-G 13). Investeringen kan opnås på forskellige måder, blandt de vigtigste er subsidiering af sundhedsomkostninger, uddannelse i mødres sundhed, tilskyndelse til effektiv familieplanlægning og sikring af progressiv kontrol af kvinder med børns sundhed.
Modersygdom og dødelighed
WHO anslår, at cirka 300.000 mødredødsfald fandt sted i 2015. Disse årsager spænder fra alvorlig blødning til blokeret arbejdskraft, som alle har yderst effektive indgreb. Da kvinder har fået adgang til familieplanlægning og kvalificeret fødselsopmærksomhed med backup akut fødselshjælp, er den globale mødredødelighed faldet med cirka 44 procent, hvilket repræsenterede et fald på cirka 2,3 procent årligt i perioden fra 1990 til 2015. Mens der har været et fald i verdensomspændende dødelighed skal meget mere. Høje satser eksisterer stadig især i lav- og mellemindkomstlande (99%), Afrika syd for Sahara tegner sig for mere end halvdelen af disse dødsfald og Sydasien for omkring en tredjedel af dem. en tredjedel af moderens dødsfald sker i Indien og Nigeria. Effekten af en mors død resulterer i sårbare familier, og deres spædbørn , hvis de overlever fødslen, er mere tilbøjelige til at dø, før de når deres anden fødselsdag.
Både mødredødelighed (død) og alvorlig modermorbiditet (sygdom) er "forbundet med en høj grad af forebyggelse."
I 2010 beskrev den amerikanske fælles kommission for akkreditering af sundhedsorganisationer mødredødelighed som en " sentinel begivenhed " og bruger den til at vurdere kvaliteten af et sundhedsvæsen.
Tilskud til sundhedsudgifter vil bidrage til at forbedre kvinders sundhedsstatus. Kvinders sundhedsstatus bør imidlertid ikke generaliseres med den for den anden kategori af mennesker. Lande som USA, Storbritannien og andre har love, hvor regeringer og ikke-statslige organer arbejder på at reducere og endda fjerne ethvert gebyr, der er rettet til gravide eller kvinder, der har sundhedsproblemer, der er relateret til graviditet. Når kvinder afleverer deres babyer i certificerede sundhedsfaciliteter uden at betale eller betale et meget lille beløb, er de motiverede til at bruge deres egne penge på babyens kost, tøj og andre behov (Onarheim, Iversen og Bloom np). Når kvinder går på klinikker uden at blive opkrævet og får gratis kosttilskud, opretholdes deres helbred, og det reducerer de omkostninger, som de monetære ressourcer, som regeringen investerer i sundhedsydelser. Til gengæld sænkes modersygdommen sammen med dødeligheden.
Uddannelse i forskellige spørgsmål vedrørende mødres sundhed er afgørende for at kontrollere og forbedre kvinders sundhedspleje. Kvinder, der har ressourcerne, har en lav chance for, at deres helbredstilstand forringes på grund af den viden, de har. Disse kvinder træffer den rigtige beslutning om familieplanlægning, det bedste tidspunkt at føde, hvad angår deres økonomiske formåen, og deres ernæring, før, under og efter fødslen. Gannon (np) rapporterer, at mødredødeligheden faldt med 70% mellem 1946 og 1953, da kvinder begyndte at få moderuddannelse. Undersøgelsen har anbefalet, at undersøgelsen fokuserer på fællesskaber, der er marginaliserede, og piger, der er under 18 år. Når regeringen formår at reducere uønskede og uplanlagte graviditeter blandt disse to grupper af mennesker, bliver det lettere at reducere moderens sundhed problem og omkostningerne forbundet med det.
Faktorer, der påvirker moderens sundhed
Fattigdom og adgang til sundhedsydelser
Ifølge en UNFPA- rapport øger social og økonomisk status, kulturnormer og -værdier og geografisk fjerning alle en mødredødelighed, og risikoen for mødredød (under graviditet eller fødsel) i Afrika syd for Sahara er 175 gange højere end i udviklede lande , og risikoen for graviditetsrelaterede sygdomme og negative konsekvenser efter fødslen er endnu højere. Fattigdom , mors sundhed og resultater for barnet hænger alle sammen.
Kvinder, der lever i fattigdomsramte områder, er mere tilbøjelige til at være overvægtige og deltage i usund adfærd, såsom cigaretrygning og stofbrug, er mindre tilbøjelige til at deltage i eller endda have adgang til legitim prænatal pleje og har en signifikant højere risiko for negative resultater for både mor og barn. En undersøgelse foretaget i Kenya observerede, at almindelige mødres sundhedsproblemer i fattigdomsramte områder omfatter blødning, anæmi , hypertension , malaria, moderkagebesparelse, for tidlig fødsel , langvarig/kompliceret arbejde og præeklampsi .
Prænatal pleje
Generelt omfatter tilstrækkelig prænatal pleje lægehjælp og uddannelsesmæssige, sociale og ernæringsmæssige tjenester under graviditeten. Selvom der er mange forskellige grunde til, at kvinder vælger ikke at foretage ordentlig prænatal pleje, havde 71% af kvinder med lav indkomst i en amerikansk national undersøgelse svært ved at få adgang til prænatal pleje, da de søgte det. Derudover har immigranter og latinamerikanske kvinder større risiko end hvide eller sorte kvinder for at modtage lidt eller ingen præenatal pleje, hvor uddannelsesniveau også er en indikator (da uddannelse og race er korreleret). Det er mindst sandsynligt, at unge overhovedet vil modtage nogen prænatal pleje. Gennem flere undersøgelser rangerede kvinder og unge utilstrækkelig økonomi og mangel på transport som de mest almindelige barrierer for at modtage ordentlig prænatal pleje.
Indkomst er stærkt korreleret med kvaliteten af prænatal pleje. Nogle gange har nærhed til sundhedsfaciliteter og adgang til transport betydelige virkninger på, om kvinder har adgang til prænatal pleje eller ej. En analyse foretaget på mødresundhedstjenester i Mali viste, at kvinder, der boede i landdistrikter, langt væk fra sundhedsfaciliteter, var mindre tilbøjelige til at modtage prænatal pleje end dem, der boede i byområder. Desuden fandt forskerne et endnu stærkere forhold mellem mangel på transport og prænatal og pleje. Ud over at nærhed er en forudsigelse for adgang til prænatal pleje, fandt Materia og kolleger lignende resultater for nærhed og svangerskabsomsorg i landdistrikterne Etiopien. Også utilstrækkelige tjenester af dårlig kvalitet bidrager til at øge moderens morbiditet og dødelighed.
Forud eksisterende forhold
HIV/AIDS
Moders hiv -satser varierer rundt om i verden og spænder fra 1% til 40%, hvor afrikanske og asiatiske lande har de højeste satser. Mens moderens hiv -infektion i vid udstrækning har sundhedsmæssige konsekvenser for barnet, især i lande, hvor fattigdom er høj og uddannelsesniveauer er lave, kan hiv/aids, mens hun er gravid, også forårsage øgede sundhedsrisici for moderen. En stor bekymring for hiv-positive gravide er risikoen for at pådrage sig tuberkulose (TB) og/eller malaria i udviklingslande. 28% af moderens dødsfald skyldes forhindret arbejdskraft og indirekte årsager, hvilket betyder sygdomme, der komplicerer graviditet eller kompliceres af graviditet (malaria, anæmi, hiv/aids og hjerte -kar -sygdomme).
Moderens vægt
Under graviditeten skal kvinder med en gennemsnitlig vægt før graviditet ( BMI 18,5-24,9) forvente at tage på mellem 25–35 pund (11–16 kg) i løbet af graviditeten. Øgede niveauer af hypertension, diabetes, luftvejskomplikationer og infektioner er udbredt i tilfælde af fedme hos mødre og kan have skadelige virkninger på graviditetsresultater. Fedme er en ekstremt stærk risikofaktor for svangerskabsdiabetes . Forskning har fundet ud af, at overvægtige mødre, der taber sig (mindst 10 pund eller 4,5 kg) mellem graviditeterne, reducerer risikoen for svangerskabsdiabetes under deres næste graviditet, hvorimod mødre, der tager på, faktisk øger deres risiko. Kvinder, der er gravide, bør sigte mod at træne i mindst 150 minutter om ugen, herunder muskelstyrkende øvelser.
Mundhygiejne
Moderens mundhygiejne har vist sig at påvirke både den forventede moders og hendes ufødte fosters trivsel .
Betydningen af god mundhygiejne for mødres sundhed
Kirurgens generelle rapport fra 2000 understregede den indbyrdes afhængighed af mundhygiejne af den enkeltes generelle sundhed og trivsel. Oral sundhed er især afgørende under perinatal periode og barnets fremtidige udvikling. Korrekt styring af mundhygiejne har fordele for både mor og barn. Desuden kan mangel på forståelse eller vedligeholdelse af et godt mundhelse for gravide have negative virkninger for dem og deres børn. Derfor er det bydende nødvendigt at oplyse mødre om betydningen af mundhygiejne. Desuden er samarbejde og støtte blandt læger på tværs af forskellige områder, især blandt familiepraktiserende læger og fødselslæger, afgørende for at imødegå bekymringerne for moderens mundhygiejne. I 2007 blev Maternal Oral Health Project udviklet til at levere rutinemæssig mundpleje til lavindkomstgravide kvinder i Nassau County, NY. Siden starten har programmet behandlet mere end 2.000 gravide kvinder, hvoraf mange havde betydelige tandkøds- og/eller tandproblemer.
Oral sundhed har mange konsekvenser for den generelle generelle sundhed og individets livskvalitet. Den Surgeon General beretning indeholder forskellige systemiske sygdomme og tilstande, der har orale manifestationer. Mundhulen fungerer både som et sted for og som en gateway -indgang til sygdom for mikrobielle infektioner, som kan påvirke den generelle sundhedstilstand. Desuden har nogle undersøgelser vist en sammenhæng mellem periodontale sygdomme og diabetes, hjerte -kar -sygdomme, slagtilfælde og negative graviditetsresultater. Desuden etablerer rapporten en sammenhæng mellem mundhygiejne og livskvalitet, herunder funktionelle, psykosociale og økonomiske indikatorer. Dårlig mundhygiejne kan påvirke kost, ernæring, søvn, psykologisk status, social interaktion, skole og arbejde.
Fysiologiske orale ændringer under graviditeten
Beskyttelse og kontrol af mundhygiejne og sygdomme beskytter kvindens sundhed og livskvalitet før og under graviditeten. Det har også potentiale til at reducere overførslen af patogene bakterier, der opstår fra mor til barn. Sammen med graviditeten kommer fysiologiske ændringer for en kvinde. Ændringerne, herunder svingende hormoner, øger kvindens modtagelighed for orale infektioner, såsom periodontal sygdom. Denne sygdom forringer kroppens evne til at reparere og vedligeholde blødt væv. Det forårsager også indirekte skader gennem bakteriel induktion af både inflammatoriske og immunresponser fra værten. Under graviditeten er mild betændelse i tandkødet, "graviditets gingivitis", ganske almindelig, og hvis den ikke behandles, kan det føre til periodontal sygdom . Der har været et øget antal undersøgelser, der fastslår sammenhænge mellem periodontal sygdom og negative sundhedsresultater, som omfatter tandtab, hjerte -kar -sygdomme, slagtilfælde, dårlig diabeteskontrol og negative fødselsresultater. For eksempel fandt en sådan undersøgelse ud af, at moderat eller svær periodontal sygdom tidligt i graviditeten var forbundet med levering af spædbarn i en lille graviditet. Andre undersøgelser har også fundet en sammenhæng mellem periodontal sygdom og udvikling af præeklampsi og før fødsler.
Mødertandkaries og dens virkninger på børns sundhed
En anden bemærkelsesværdig oral sygdom, der er relevant for moderbørns sundhed, er tandkaries. Tandkaries er processen med tandfald og udviklingen af det, der almindeligvis kaldes hulrum. Tandkaries overføres lodret fra mor til barn; kolonisering af cariogene bakterier sker primært fra mor til barn gennem spytdelingsaktiviteter. Moderens orale flora kan i sidste ende forudsige oral flora hos afkom. Derudover kan andre moderfaktorer såsom sociale, adfærdsmæssige og biologiske faktorer disponere et barns oplevelse med tandfald. Nogle af disse faktorer omfatter den mangel på viden, en mor besidder om mundhygiejne, hvilket kan påvirke udviklingen af caries blandt hendes børn. Sammenlignet med børn, hvis mødre har et godt mundhygiejne, er børn, hvis mødre har et dårligt mundhygiejne, fem gange så stor sandsynlighed for at have et dårligt mundhelse. Dårlig vedligeholdelse af mundhygiejne har store konsekvenser for børns udvikling. Som nævnt i kirurgens generelle rapport påvirker mundhygiejne livskvaliteten, især børn, med hensyn til individets funktionelle, psykologiske, økonomiske og overordnede følelsesmæssige velvære. For at demonstrere de negative virkninger af dårlig mundhygiejne, skal du for eksempel tage konsekvenserne, som et enkelt hulrum kan have på et barn. For det første er det smertefuldt. Dette kan få et barn til at gå glip af skolen eller have en dårlig koncentration og i sidste ende gå på kompromis med skolens præstationer. På grund af smerterne kan det desuden resultere i dårlig vægtøgning eller vækst. Børn kan også udvise nedsat selvværd på grund af kosmetiske problemer. Desuden kan det påvirke sproget og forringe talen. Nedsat taleudvikling kan også resultere i lavt selvværd. Endelig kan huller, selvom de let kan forebygges, udgøre en økonomisk byrde for en familie. Offentlige tandlægetjenester er knappe og dyre for personer, der mangler tandforsikring. Det kan også resultere i uberettigede besøg på skadestuen. Dårlig mundhygiejne trænger ind i andre aspekter af livet og udgør en trussel mod det generelle velbefindende, hvis den ikke håndteres rettidigt og effektivt
Faktorer for ikke at søge mundhygiejne og hvordan man kan overvinde dem
Betydningen af mundhygiejne er tydelig, men mange kvinder modtager ikke tandlæge før, under og efter graviditeten, selv med tydelige tegn på oral sygdom. Der er flere faktorer, der spiller ind for gravide kvinder, der ikke søger tandpleje, herunder sundhedssystemets rolle og kvinden selv. Der er en almindelig misforståelse om, at det ikke er sikkert at få tandlæge, mens man er gravid. Mange udbydere af prænatal og mundhygiejne har begrænset viden om virkningen og sikkerheden ved at levere tandtjenester; derfor kan de forsinke eller tilbageholde behandlingen under graviditeten. Desuden er nogle prænatale udbydere ikke klar over betydningen af mundhygiejne for den generelle generelle sundhed og undlader derfor at henvise deres patienter til tandlæger. Først og fremmest skal misforståelsen vedrørende indvirkningerne af tandtjenester, mens en kvinde er gravid, renses. Der er enighed om, at forebyggelse, diagnose og behandling af mundsygdomme er yderst gavnlige og kan udføres på gravide kvinder, der ikke har nogen ekstra foster- eller maternel risiko i forhold til risikoen for at yde ingen mundpleje. Lige så vigtigt er det at etablere samarbejde mellem klinikere, især mødresundhedsudbydere, med andre tandlægeudbydere. Der bør være koordinering mellem generelle sundheds- og mundtlige udbydere, især på grund af de to felters indbyrdes afhængighed. Det er således bydende nødvendigt at uddanne og uddanne sundhedsudbydere i betydningen af mundhygiejne og designe metoder til at indarbejde i deres respektive praksis. Udbydere yder de fleste uddannelse til gravide kvinder, der tager fat på vigtigheden af mundhygiejne, fordi disse kvinder i sidste ende styrer skæbnen for sig selv og deres afkom. Eksempelvis kan udbydere illustrere for mødre, hvordan man reducerer hulrum ved at tørre deres børns tandkød ned med en blød klud efter amning eller flaskefodring. At skænke viden og praktiske anvendelser af gode foranstaltninger til vedligeholdelse af mundhygiejne til mødre kan hjælpe med at forbedre moderens og barnets generelle sundhed. Der er stadig andre faktorer i spil, når man analyserer den lave brug af tandlægebehandlinger hos gravide kvinder, især udbredt blandt etniske og racemæssige minoriteter. En vigtig faktor er manglen på forsikring og eller adgang til tandlæge. Af denne grund skal flere data indsamles og analyseres, så programmer sættes op til effektivt at nå alle segmenter af befolkningen.
Race og etnicitet
Graviditetsrelateret dødelighed (PRMR) repræsenterer antallet af dødsfald pr. 100.000 levendefødte som følge af graviditet eller graviditetsrelaterede årsager. Analyse af graviditetsdødelighedsovervågningssystemet, udført af Center for Sygdomskontrol og Forebyggelse (CDC), indikerer betydelige racemæssige og etniske forskelle i graviditetsrelaterede dødsfald. Konkret viser en rapport fra CDC fra 2019, at PRMR'erne for sorte kvinder og amerikanske indiske kvinder i USA er 3-4 gange højere end hvide kvinder. For hvide kvinder i 2019 var der cirka 13 mødredødsfald pr. 100.000 levendefødte. For sorte og amerikanske indiske kvinder var der henholdsvis 41 og 30 mødredødsfald pr. 100.000 levendefødte. Størstedelen af disse dødsfald skyldtes sygdomme, der kunne forebygges i forbindelse med graviditetsrelateret dødelighed, såsom hypertension. Mens dødeligheden af disse sygdomme var højere blandt sorte og amerikanske indiske kvinder, var den oprindelige forekomst generelt den samme på tværs af alle racer. Selvom det var lavere end for sorte og amerikanske indiske kvinder, blev PRMR for kvinder i asiatiske og stillehavsøer vist at være højere end for hvide kvinder (med et forskellighedsforhold på 1,1). PRMR for latinamerikanske kvinder har vist et fald i de seneste år. Statsspecifikke rapporter viser imidlertid, at latinamerikanske kvinder står over for en høj grad af modersygdom.
CDC angiver flere mulige årsager til racemæssigt hul i mødredødelighed. De siger, at de fleste graviditetsrelaterede dødsfald er det kombinerede resultat af 3-4 medvirkende faktorer. For sorte og amerikanske indiske kvinder kan dette omfatte spørgsmål om implicit racemæssig skævhed hos sundhedsudbydere, hvilket påvirker kvaliteten af plejen til behandling eller forebyggelse af en dødelig sygdom. Disse faktorer kan også være mere strukturelle (f.eks. Kløften i adgangen til primær og forebyggende pleje i minoritetssamfund). I CDC -rapporten nævnes økonomisk status ikke som en hovedårsag til mødredødelighed. Selvom økonomisk status og uddannelsesniveau er en mulig medvirkende årsag til mødredødelighed, viser det sig, at racemellemrummet vedvarer på alle økonomiske og uddannelsesmæssige niveauer.
Religion
Der er mange faktorer, der påvirker mødres sundhed og adgangen til ressourcer. En af disse faktorer, som nyere undersøgelser har fremhævet, er religion. For eksempel udtalte en sådan undersøgelse, at på grund af den ufølsomhed og mangel på viden, som læger viste immigrant -muslimske kvinder i Canada, blev deres sundhedsoplysninger og behandling lidt. Den sundhedspleje, de modtog fra læger, gav ikke oplysninger om deres religiøse eller kulturelle praksis og gav kun lidt kulturelle tilpasninger og følelsesmæssig støtte. For at skabe et sikrere og mere behageligt miljø for muslimske kvinder blev det bevist, at de havde brug for mere støtte, der ville forbinde indvandrersamfundet og sundhedsrelaterede oplysninger. Diskrimination på grund af religion er en faktor, der påvirker kvinders sundhedspleje hos kvinder med forskellige baggrunde. Der er ikke meget diskussion om de undersøgelser, der afspejler de strabadser, som kvinder går igennem med hensyn til deres religion og moderpleje. Stigmatisering af visse moder- og reproduktionspraksis er almindelig inden for religionens kontekst. For eksempel i en undersøgelse, der fokuserede på at interviewe kvinder, der har haft abort, brugte en deltager ordet "skyld" 16 gange i sit interview på en time. Hun citerede, at årsagen til hendes skyld var på grund af hendes katolske opvækst. De samlede data viste, at der var et stærkt forhold mellem religion og selvstigmatisering. Blandt de kvinder, der identificerede sig som en praktiserende kristen, kom 65% med udsagn, der viste sig at være selvstemmende. Der er en masse stigmatisering og normer vedrørende religion, der igen sætter kvinder i fare, når de modtager sundhedspleje. Andre religiøse praksisser og traditioner har vist at påvirke moderens sundhed på en negativ måde. Udøvere af apostolicisme i Zimbabwe har været forbundet med højere mødredødelighed. Resultaterne af en undersøgelse viste de farlige associationer, som religion kan have om mødres sundhed. Den generelle tendens viser, at apostolisme fremmer høj fertilitet, tidligt ægteskab, manglende brug af præventionsmidler og lav eller manglende brug af hospitalsbehandling. Der er forsinkelser med at genkende faresignaler, beslutte at søge pleje og modtage passende sundhedspleje. Fremtidige undersøgelser kan se på, hvordan samfundstraditioner eller forventninger, såsom kønsroller, kan kombinere med religion for at resultere i dårligere mors sundhedspleje.
Selvom religionsfaktorer kan påvirke moderens sundhedspleje negativt, viser andre undersøgelser nødvendigheden af at forstå forskellige religiøse overbevisninger og praksis. I Ghana viste interviews med kvinder fordelene ved gennemsigtig religiøs overbevisning og praksis, mens de var gravide og under arbejde. Åndelige indgreb foretaget af præster under graviditeten omfattede bøn, åbenbaringer, vendinger om negative drømme, håndspredning og salvelse af kvinder. Religiøse artefakter, der blev brugt blandt kvinderne under graviditet og fødsel, var salveolie, velsignet vand, klistermærker, velsignet hvidt lommetørklæde, velsignet sand, bibel og rosenkrans. Kvinderne lavede mange forbindelser til denne praksis og til deres religion, såsom at Gud havde evnen til at reducere smerter i arbejdskraften og levere en sikker og vellykket levering. Resultaterne konkluderede, at spiritualitet er en integreret del af plejen af gravide i Ghana. For at sikre disse kvinders sikkerhed bør deres religiøse praksis ikke være hemmeligholdt. Tilstedeværelsen af artefakter indebærer, at kvinder ikke har frihed til at udøve deres religion derhjemme. Det blev konkluderet, at præster skulle være følsomme over for deres rolle i arbejdsprocessen, og at afsløringer og åndelige indgreb ikke måtte føre til graviditet eller arbejdskomplikationer. Fremtidige undersøgelser inden for religion og møders sundhedspleje vil fokusere på pastors rolle, velkendt støtte og synspunkter fra jordemødre eller sundhedspersonale i forskellige samfund rundt om i verden.
Virkninger på børns sundhed og udvikling
Prænatal sundhed
Prænatal pleje er en vigtig del af grundlæggende møders sundhedspleje. Det anbefales, at vordende mødre modtager mindst fire besøg i svangerskabet, hvor en sundhedsmedarbejder kan kontrollere tegn på dårligt helbred - såsom undervægt, anæmi eller infektion - og overvåge fostrets helbred. Under disse besøg får kvinder råd om ernæring og hygiejne for at forbedre deres helbred før og efter levering. De kan også udvikle en fødselsplan, der beskriver, hvordan man når frem til pleje, og hvad man skal gøre i tilfælde af en nødsituation.
Fattigdom, fejlernæring og stofbrug kan bidrage til svækkede kognitive, motoriske og adfærdsmæssige problemer på tværs af barndommen. Med andre ord, hvis en mor ikke har det optimale helbred i prænatalperioden (den tid, hun er gravid) og/eller fosteret udsættes for teratogen (er), er det mere sandsynligt, at barnet oplever helbreds- eller udviklingsmæssige vanskeligheder, eller død. Det miljø, hvor moderen sørger for embryoet/fosteret, er afgørende for dets velbefindende efter drægtighed og fødsel.
Et teratogen er "ethvert middel, der potentielt kan forårsage en fosterskade eller negativt ændre kognitive og adfærdsmæssige resultater." Dosis, genetisk modtagelighed og eksponeringstid er alle faktorer for omfanget af virkningen af et teratogen på et embryo eller foster.
Receptpligtige lægemidler, der tages under graviditet, såsom streptomycin, tetracyclin, nogle antidepressiva, progestin, syntetisk østrogen og Accutane samt håndkøbslægemidler som f.eks. Slankepiller, kan resultere i teratogene resultater for det udviklende embryo/foster. Derudover vides høje doser af aspirin at føre til moder- og fosterblødning, selv om lavdosis aspirin normalt ikke er skadeligt.
Nyfødte, hvis mødre bruger heroin i drægtighedsperioden, viser ofte abstinenssymptomer ved fødslen og er mere tilbøjelige til at have opmærksomhedsproblemer og sundhedsproblemer, når de vokser op. Brug af stimulanser som metamfetamin og kokain under graviditeten er knyttet til en række problemer for barnet, såsom lav fødselsvægt og lille hovedomkreds og motoriske og kognitive udviklingsmæssige forsinkelser samt adfærdsproblemer på tværs af barndommen. Den amerikanske Academy of Børne-og ungdomspsykiatrisk afdeling fandt, at seks-årige, hvis mødre havde røget under graviditeten scorede lavere på en intelligenstest end børn, hvis mødre ikke havde.
Cigaretrygning under graviditeten kan have en lang række skadelige virkninger på afkommets sundhed og udvikling. Almindelige resultater af rygning under graviditet omfatter før fødsler, lave fødselsvægte, fosterdødsfald og neonatale dødsfald, åndedrætsproblemer og pludseligt spædbarnsdødssyndrom (SIDS) samt øget risiko for kognitiv svækkelse, opmærksomhedsunderskud hyperaktivitetsforstyrrelse (ADHD) og andre adfærdsproblemer. Også i en undersøgelse offentliggjort i International Journal of Cancer oplevede børn, hvis mødre røg under graviditeten, en stigning på 22% for non-Hodgkin lymfom.
Selvom alkoholbrug i omhyggelig måde (en til to portioner et par dage om ugen) under graviditeten generelt ikke er kendt for at forårsage fosters alkoholspektrumforstyrrelse (FASD), fraråder den amerikanske kirurg generelt at man indtager alkohol overhovedet under graviditeten. Overdreven brug af alkohol under graviditeten kan forårsage FASD, som normalt består af fysiske og kognitive abnormiteter hos barnet, såsom ansigtsdeformiteter, defekte lemmer, ansigt og hjerte, indlæringsproblemer, intelligens under gennemsnittet og intellektuel funktionsnedsættelse (ID).
Selvom hiv/aids kan overføres til afkom på forskellige tidspunkter, er den mest almindelige tid, mødre overfører virussen, under graviditeten. I den perinatale periode kan embryoet/fosteret kontrahere virussen gennem moderkagen.
Svangerskabsdiabetes er direkte forbundet med fedme hos afkom gennem ungdomsårene. Derudover er børn, hvis mødre havde diabetes, mere tilbøjelige til at udvikle type II -diabetes . Mødre, der har graviditetsdiabetes, har en stor chance for at føde meget store spædbørn (4,5 kg) eller mere.
Fordi embryoets eller fostrets ernæring er baseret på moderprotein, vitamin, mineral og total kalorieindtagelse, er det mere sandsynligt, at spædbørn født af underernærede mødre udviser misdannelser. Derudover kan moderens stress påvirke fosteret både direkte og indirekte. Når en mor er under stress, sker der fysiologiske ændringer i kroppen, som kan skade det udviklende foster. Derudover er moderen mere tilbøjelig til at deltage i adfærd, der kan påvirke fosteret negativt, såsom tobaksrygning , stofbrug og alkoholbrug.
Fødsel og seksuelt overførte infektioner
Genital herpes kan føres til afkommet gennem fødselskanalen under fødslen. I graviditeter, hvor moderen er inficeret med virussen, bliver 25% af babyerne, der fødes gennem en inficeret fødselskanal, hjerneskadede, og 1/3 dør. HIV/AIDS kan også overføres under fødslen gennem kontakt med moderens kropsvæsker. Mødre i udviklede lande kan ofte vælge at gennemgå et kejsersnit for at reducere risikoen for at overføre virussen gennem fødselskanalen, men denne mulighed er ikke altid tilgængelig i udviklingslande.
Postpartum periode
Globalt lider mere end otte millioner af de 136 millioner kvinder, der føder hvert år, af overdreven blødning efter fødslen. Denne tilstand - medicinsk omtalt som postpartum blødning (PPH) - forårsager en ud af hver fire mødredødsfald, der forekommer årligt og tegner sig for flere mødredødsfald end nogen anden individuel årsag. Dødsfald på grund af blødning efter fødslen påvirker uforholdsmæssigt kvinder i udviklingslande.
For hver kvinde, der dør af graviditetsårsager, støder anslået 20 til 30 på alvorlige komplikationer. Mindst 15 procent af alle fødsler er kompliceret af en potentielt dødelig tilstand. Kvinder, der overlever sådanne komplikationer, kræver ofte lange restitutionstider og kan få varige fysiske, psykologiske, sociale og økonomiske konsekvenser. Selvom mange af disse komplikationer er uforudsigelige, kan næsten alle behandles.
I perioden efter fødslen ammer mange mødre deres spædbørn. Overførsel af hiv/aids gennem amning er et kæmpe problem i udviklingslande , nemlig i afrikanske lande. Størstedelen af spædbørn, der får HIV via modermælk, gør det inden for de første seks uger af livet, på trods af at antiretroviral behandling (under graviditet, levering og under amning) reducerer overførselsrisikoen med> 90%. Hos raske mødre er der imidlertid mange fordele for spædbørn, der ammes. Verdenssundhedsorganisationen anbefaler, at mødre ammer deres børn i de første to leveår, mens American Academy of Pediatrics og American Academy of Family Physicians anbefaler, at mødre gør det i mindst de første seks måneder og fortsætter, så længe det er gensidigt ønsket. Spædbørn, der ammes af raske mødre (ikke smittet med hiv/aids) er mindre tilbøjelige til infektioner som Haemophilus influenza, Streptococcus pneunoniae, Vibrio cholerae, Escherichia coli, Giardia lamblia , gruppe B streptokokker, Staphylococcus epidermidis , rotavirus, respiratorisk syncytial virus herpes simplex virus-1, samt gastrointestinale og nedre luftvejsinfektioner og mellemørebetændelse. Lavere spædbarnsdødelighed observeres hos babyer, der ammes, ud over lavere satser på pludseligt spædbarnsdødssyndrom (SIDS). Fald i fedme og sygdomme som metabolisk sygdom i barndommen, astma, atopisk dermatitis, type I -diabetes og kræft i barndommen ses også hos børn, der ammes.
Opfølgning på de kvinder, der har født, er en afgørende faktor, da det hjælper med at kontrollere moderens sundhed. Da sundhedsfaciliteter har optegnelser over de kvinder, der har født, når kvinderne følges for at overvåge deres babyers fremskridt såvel som deres helbred, bliver det let at følge dem op og sikre, at de klarer sig godt som baby vokser. Opfølgning ledsages af ernæringsråd til at sikre, at både moderen og hendes baby er i god stand. Dette forhindrer sygdom, der kan påvirke de to og forringe deres helbred.
Anbefalet mødres sundhedspraksis
Mødres sundhedspleje og pleje af fosteret starter med prænatal sundhed. Verdenssundhedsorganisationen foreslår, at det første skridt mod sundhed er en afbalanceret kost, der indeholder en blanding af grøntsager, kød, fisk, nødder, fuldkorn, frugt og bønner. Derudover anbefales jerntilskud og folsyre at tages af gravide kvinder dagligt. Disse kosttilskud anbefales af US Surgeon General for at forhindre fødselskomplikationer for mødre og babyer, såsom lav fødselsvægt, anæmi, hypertension og forudgående fødsel. Folinsyre kan hjælpe med dannelse af neurale rør hos et foster, hvilket sker tidligt i drægtigheden og derfor bør anbefales hurtigst muligt. Calcium og vitamin A -kosttilskud anbefales også, når disse forbindelser ikke er tilgængelige eller kun fås i lave doser i den naturlige kost, men andre kosttilskud som vitamin D, E, C og B6 ikke anbefales. WHO foreslår også, at træning med lav effekt og reduktion af koffeinindtag til mindre end 330 mg/dag kan bidrage til at reducere sandsynligheden for neonatal morbiditet. Let træning bør fortsættes for gravide mødre, da det er blevet anbefalet at bekæmpe negative sundhedsresultater, bivirkninger og fødselskomplikationer relateret til fedme. Hvis der opstår mulige bivirkninger af en graviditet, såsom kvalme, opkastning, halsbrand, kramper i benene, smerter i lænden og forstoppelse; lavintensiv træning, afbalanceret kost eller naturlige urtetilskud anbefales af WHO for at dæmpe bivirkningerne. Den amerikanske kirurg anbefaler, at man afholder sig fra at indtage alkohol eller nikotin i enhver form under hele graviditetens varighed, og for at undgå at bruge det som en måde at afbøde nogle af de tidligere nævnte bivirkninger af graviditet.
Under en graviditet bør kvinder modtage kontinuerlig pleje fra en læge for at overvåge fostrets vækst og status. Mødresundhedsorganisationer foreslår, at gravide kvinder som minimum bør modtage en ultralyd i uge 24 for at hjælpe med at forudsige eventuelle vækstanomalier og forhindre fremtidige svangerskabsproblemer. Det er også angivet, at gravide også skal opfylde alle manglende vaccinationer så hurtigt som muligt, herunder stivkrampevaccine og influenzavaccine. For gravide kvinder, der har en øget risiko for præeklampsi , kan man tage et kosttilskud af lavdosis aspirin inden 20 ugers svangerskab.
I tilfælde af en sund vaginal fødsel anbefales det normalt, at mødre og babyer bliver på hospitalet i 24 timer, inden de tager afsted. Dette foreslås for at give tid til at vurdere mor og barn for eventuelle komplikationer såsom blødning eller yderligere sammentrækninger. WHO anbefaler, at babyer skal have tjek hos en læge på dag 3, dag 7-14 og 6 uger efter fødslen. Ved disse opfølgende aftaler bør moderens følelsesmæssige velvære også overvejes. Særlig opmærksomhed på muligheden for postpartum depression , som påvirker 10-15% af mødre i 40 lande, anbefales også af WHO. Ved disse check -ins har mødre også mulighed for at søge konsultation fra en læge om start af amningsprocessen.
Langtidseffekter for moderen
Mors sundhedsproblemer omfatter komplikationer fra fødslen, der ikke resulterer i døden. For hver kvinde, der dør under fødslen, lider cirka 20 af infektioner , skader eller handicap . Omkring 75% af de kvinder, der dør under fødslen, ville være i live i dag, hvis de havde adgang til graviditetsforebyggelse og sundhedsindgreb. Sorte kvinder er mere tilbøjelige til at opleve graviditetsrelaterede dødsfald samt modtage mindre effektiv lægehjælp under graviditeten.
Næsten 50% af fødslerne i udviklingslandene finder stadig sted uden en læge til at hjælpe moderen, og forholdet er endnu højere i Sydasien. Kvinder i Afrika syd for Sahara er hovedsageligt afhængige af traditionelle fødselshjælpere (TBA'er), der har ringe eller ingen formel uddannelse i sundhedsvæsenet. Som anerkendelse af deres rolle gør nogle lande og ikke-statslige organisationer en indsats for at uddanne TBA'er i emner for mødres sundhed for at forbedre chancerne for bedre sundhedsresultater blandt mødre og babyer.
Amning giver kvinder flere langsigtede fordele. Kvinder, der ammer, oplever bedre glukoseniveauer, lipidmetabolisme og blodtryk og taber graviditetsvægten hurtigere end dem, der ikke gør det. Derudover oplever kvinder, der ammer, lavere forekomster af brystkræft, kræft i æggestokkene og diabetes type 2. Det er dog vigtigt at huske på, at amning giver betydelige fordele for kvinder, der ikke er smittet med hiv. I lande, hvor hiv/aids er høje, f.eks. Sydafrika og Kenya, er virussen en førende årsag til mødredødelighed, især hos mødre, der ammer. En komplikation er, at mange hiv-inficerede mødre ikke har råd til formel og dermed ikke har nogen måde at forhindre overførsel til barnet gennem modermælk eller undgå sundhedsrisici for sig selv. I sådanne tilfælde har mødre ikke andet valg end at amme deres spædbørn uanset deres viden om de skadelige virkninger.
Maternel dødelighed (MMR)

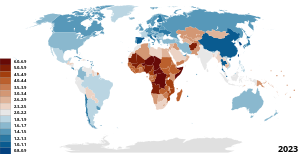
På verdensplan er Maternal Mortality Ratio (MMR) , der defineres som dødsfald pr. 100.000 levendefødte pr. Periode, med Sydøstasien det mest dramatiske fald på 59% og Afrika et fald på 27%. Der er ingen regioner, der er på vej til at opfylde millenniumudviklingsmålet om at reducere mødredødeligheden med 75% inden år 2015.
Mødredødelighed - en sentinel begivenhed
I en ACOG/SMFM -konsensus fra september 2016, der blev offentliggjort samtidigt i tidsskriftet Obstetrics & Gynecology og af American College of Obstetricians and Gynecologists (ACOG), bemærkede de, at selvom de endnu ikke havde en "enkelt, omfattende definition af alvorlig modersygdom" (SMM), stiger SMM -graden i USA, ligesom mødredødelighed. Begge er "forbundet med en høj grad af forebyggelse."
Den amerikanske fælles kommission for akkreditering af sundhedsorganisationer kalder mødredødelighed en " vagtposthændelse " og bruger den til at vurdere kvaliteten af et sundhedsvæsen.
Materdødelighedsdata siges at være en vigtig indikator for sundhedssystemets overordnede kvalitet, fordi gravide overlever i sanitære, sikre, velbemandede og fyldte faciliteter. Hvis nye mødre trives, indikerer det, at sundhedssystemet gør sit job. Hvis ikke, er der sandsynligvis problemer.
Ifølge Garret er stigende moderoverlevelse sammen med forventet levetid et vigtigt mål for verdens sundhedssamfund, da de viser, at andre sundhedsspørgsmål også forbedres. Hvis disse områder forbedres, er sygdomsspecifikke forbedringer også bedre i stand til at påvirke befolkningerne positivt.
MMR i udviklingslande

Det er vigtigt at reducere mødredødeligheden og -sygdommen i udviklingslandene, fordi dårligt mors sundhed både er en indikator og en årsag til ekstrem fattigdom. Ifølge Tamar Manuelyan Atinc, vicepræsident for menneskelig udvikling i Verdensbanken:
Mødredød er begge forårsaget af fattigdom og er årsag til det. Omkostningerne ved fødsel kan hurtigt opbruge en families indkomst og medføre endnu mere økonomisk trængsel.
I mange udviklingslande er komplikationer ved graviditet og fødsel de største dødsårsager blandt kvinder i den reproduktive alder. En kvinde dør af komplikationer ved fødsel cirka hvert minut. Ifølge Verdenssundhedsorganisationen i Verdenssundhedsrapporten 2005 udgør dårlige moderforhold den fjerde største dødsårsag for kvinder verden over efter hiv/aids, malaria og tuberkulose. De fleste mødredødsfald og skader er forårsaget af biologiske processer, ikke fra sygdomme, som kan forebygges og stort set er blevet udryddet i den udviklede verden - f.eks. Blødning efter fødslen , hvilket forårsager 34% af moderens dødsfald i udviklingslandene, men kun 13% af mødredød i udviklede lande.
Selvom tilgængelig sundhedspleje af høj kvalitet har gjort mødredød til en sjælden begivenhed i udviklede lande, hvor kun 1% af mødredødsfald forekommer, kan disse komplikationer ofte være fatale i udviklingslandene, fordi den vigtigste intervention for et sikkert moderskab er at sikre at en uddannet udbyder med jordemoderfærdigheder er til stede ved hver fødsel, at transport er tilgængelig for henvisningstjenester, og at der er mulighed for kvalitetsnødhjælp. I 2008 døde 342.900 kvinder, mens de var gravide eller fødte verden over. Selv om det er et højt antal, var dette et betydeligt fald fra 1980, hvor 526.300 kvinder døde af de samme årsager. Denne forbedring skyldtes lavere graviditetsfrekvenser i nogle lande; højere indkomst, hvilket forbedrer ernæring og adgang til sundhedspleje mere uddannelse for kvinder; og den stigende tilgængelighed af "dygtige fødselshjælpere" - mennesker med uddannelse i grundlæggende og akut fødselshjælp - til at hjælpe kvinder med at føde. Situationen blev især ledet af forbedringer i store lande som Indien og Kina, som hjalp med at nedbringe de samlede dødsfald. I Indien begyndte regeringen at betale for pleje- og fødselshjælp for at sikre adgang og så succeser med at reducere mødredødeligheden, så meget at Indien nævnes som hovedårsagen til de faldende globale dødeligheder.
MMR i udviklede lande
Indtil begyndelsen af det 20. århundrede havde udviklede og udviklingslande lignende moderdødelighed. Da de fleste mødres dødsfald og skader kan forebygges, er de stort set blevet udryddet i den udviklede verden.
I de udviklede lande har sorte (ikke-latinske) kvinder højere mødredødelighed end hvide (ikke-latinske) kvinder. Ifølge New York City Department of Health and Mental Hygiene-Bureau of Maternal, Infant and Reproductive Health blev det konstateret, at fra 2008 til 2012 har sorte (ikke-latinske) kvinder en graviditetsrelateret dødelighed tolv gange højere end hvid (ikke-latinske) kvinder. USA har "den højeste grad af mødredødelighed i den industrialiserede verden." Det anslås også, at 50% af dødsfaldene skyldes årsager, der kan forebygges.
Siden 2016 har ProPublica og NPR undersøgt faktorer, der førte til stigningen i mødredødeligheden i USA. De rapporterede, at "antallet af livstruende komplikationer for nybagte mødre i USA er mere end fordoblet på to årtier på grund af eksisterende forhold, medicinske fejl og ulige adgang til pleje." Ifølge de amerikanske centre for sygdomsbekæmpelse og forebyggelse (CDC), ca. 4 millioner kvinder, der føder i USA årligt, over 50.000 om året, oplever "farlige og endda livstruende komplikationer." Af dem dør 700 til 900 hvert år "i forbindelse med graviditet og fødsel." Et "gennemgående problem" er den hurtigt stigende frekvens af "alvorlig modermorbiditet" (SMM), som endnu ikke har en "enkelt, omfattende definition".
Ifølge en rapport fra CDC steg frekvensen af SMM i 1993 fra 49,5 til 144 "pr. 10.000 leveringsindlæggelser" i 2014, en stigning på næsten 200 procent. Blodtransfusioner steg også i samme periode med "fra 24,5 i 1993 til 122,3 i 2014 og anses for at være den største drivkraft for stigningen i SMM. Efter ekskludering af blodtransfusioner steg SMM -hastigheden med cirka 20% over tid, fra 28,6 i 1993 til 35,0 i 2014. "
Målene for bæredygtig udvikling og mødredødelighed
I forbindelse med målene for bæredygtig udvikling (SDG) har lande forenet sig bag et nyt mål om at fremskynde faldet i mødredødeligheden inden 2030. SDG 3 indeholder et ambitiøst mål: "at reducere den globale MMR til mindre end 70 pr. 100.000 fødsler, uden noget land, der har en mødredødelighed på mere end det dobbelte af det globale gennemsnit ".
Forslag til løsninger
WHO vurderer, at omkostningerne ved at levere grundlæggende familieplanlægning for både moder- og neonatal sundhedspleje til kvinder i udviklingslande er $ 8 USD pr. Person om året. Mange almennyttige organisationer har programmer, der uddanner offentligheden og får adgang til nødhjælp til mødre i udviklingslande. FN's befolkningsfond (UNPFA) begyndte for nylig sin kampagne om accelereret reduktion af mødredødelighed i Afrika (CARMMA) med fokus på at levere kvalitets sundhedspleje til mødre. Et af programmerne inden for CARMMA er Sierra Leone, der leverer gratis sundhedspleje til mødre og børn. Dette initiativ har bred støtte fra afrikanske ledere og blev startet i samarbejde med Den Afrikanske Unions sundhedsministre.
Forbedring af mødres sundhed er den femte af FN's otte årtusindudviklingsmål (MDG), der sigter mod at reducere antallet af kvinder, der dør under graviditet og fødsel med tre fjerdedele i 2015, især ved at øge brugen af uddannede fødselshjælpere, prævention og familie planlægning. Det nuværende fald i mødredødsfald er kun halvdelen af, hvad der er nødvendigt for at nå dette mål, og i flere regioner som Afrika syd for Sahara stiger mødredødeligheden faktisk. Imidlertid er et land, der muligvis opfylder deres MDG 5, Nepal, hvilket synes at have reduceret sin mødredødelighed med mere end 50% siden begyndelsen af 1990'erne. Som 2015 -fristen for MDG's tilgange er en forståelse af den politiske udvikling, der fører til inklusion af mødres sundhed i MDG'erne, afgørende for fremtidige fortalervirksomheder.
Ifølge UNFPA ville mødredødsfald reduceres med cirka to tredjedele, fra 287.000 til 105.000, hvis behovet for moderne familieplanlægning og moder- og nyfødt sundhedspleje blev opfyldt. Derfor giver investeringer i familieplanlægning og forbedret mors sundhedspleje mange fordele, herunder reducerede risici for komplikationer og forbedring af sundheden for mødre og deres børn. Uddannelse er også kritisk med forskning, der viser "at kvinder uden uddannelse var næsten tre gange mere tilbøjelige til at dø under graviditet og fødsel end kvinder, der havde afsluttet gymnasiet." Beviser viser, at kvinder, der er bedre uddannede, har en tendens til at få sundere børn. Uddannelse ville også forbedre beskæftigelsesmulighederne for kvinder, hvilket resulterer i at forbedre deres status, bidrage til familiens opsparing, reducere fattigdom og bidrage til økonomisk vækst. Alle disse investeringer medfører betydelige fordele og virkninger, ikke kun for kvinder og piger, men også deres børn, familier, samfund og deres land.
Udviklede lande havde en mødredødelighed svarende til udviklingslandenes begyndelser indtil begyndelsen af det 20. århundrede, derfor kan man lære flere lektioner fra vest. I løbet af 1800 -tallet havde Sverige høje niveauer af mødredødelighed, og der var en stærk støtte i landet for at reducere dødeligheden til færre end 300 pr. 100.000 levendefødte. Den svenske regering begyndte folkesundhedsinitiativer til at uddanne nok jordemødre til at deltage i alle fødsler. Denne tilgang blev også senere brugt af Norge, Danmark og Holland, der også oplevede lignende succeser.
Øget brug af prævention og familieplanlægning forbedrer også mødres sundhed gennem reduktion i antallet af graviditeter med højere risiko og ved at sænke intergraviditetsintervallet . I Nepal blev der lagt stor vægt på at tilbyde familieplanlægning til landdistrikter, og det viste sig at være effektivt. Madagaskar oplevede en dramatisk stigning i brug af prævention efter indførelse af et landsdækkende familieplanlægningsprogram, antallet af præventionsmidler steg fra 5,1% i 1992 til 29% i 2008.
Det er rapporteret, at familieplanlægning er en væsentlig faktor for mødres sundhed. Regeringer bør investere i deres nationale sundhedsydelser for at sikre, at alle kvinder er opmærksomme på metoder til prævention. Regeringen gennem sundhedsministeriet bør kontakte både det private sundhedsvæsen og den offentlige sundhedsafdeling for at sikre, at kvinder bliver uddannet og opmuntret til at bruge den rigtige familieplanlægningsmetode (Bloom, David og Klaus Prettner 5). Regeringen bør investere i denne operation, som når antallet af mindreårige såvel som uplanlagte graviditeter reduceres, sundhedsudgifterne har en chance for at falde med op til 8%. Sundhedsvæsenet vil derfor være i stand til at håndtere de andre kvinder, der føder. Dette vil resultere i en forbedring af mødres sundhed.
Fire elementer er afgørende for forebyggelse af moderdød. Først prænatal pleje. Det anbefales, at vordende mødre modtager mindst fire fødselsbesøg for at kontrollere og overvåge mor og fosters helbred. For det andet kvalificeret fødselsopmærksomhed med nødsikkerhedskopiering såsom læger, sygeplejersker og jordemødre, der har evnerne til at styre normale fødsler og genkende begyndelsen af komplikationer. For det tredje akut obstetrisk behandling for at løse de vigtigste årsager til moderens død, som er blødning, sepsis, usikker abort, hypertensive lidelser og forhindret arbejdskraft. Endelig postnatal pleje, som er de seks uger efter levering. I løbet af denne tid kan der forekomme blødninger, sepsis og hypertensive lidelser, og nyfødte er ekstremt sårbare i umiddelbar efterdybning af fødslen. Derfor er opfølgende besøg af en sundhedsmedarbejder en vurdering af sundhed for både mor og barn i postnatal perioden anbefales stærkt.
Se også
- Komplikationer ved graviditet
- Maternal Health Task Force
- Global sundhed
- Global strategi for kvinders og børns sundhed
- Fødselshjælpere
- Sexundervisning
- Reproduktiv sundhed
- Reproduktiv sundhedsforsyningskoalition
- Kvinders sundhed
Referencer
Bibliografi
- Fælles kommission (26. januar 2010). "Forebyggelse af moderens død" (PDF) . Sentinel Event Alert (44).
- "Moderens overlevelse (5 artikler)" . The Lancet . 368 . September - oktober 2006.
- Rosenfield A, Maine D, Freedman L (september 2006). "Møde MDG-5: en umulig drøm?". Lancet . 368 (9542): 1133–5. doi : 10.1016/S0140-6736 (06) 69386-0 . PMID 17011925 . S2CID 12109602 .
- FN (2015). Millennium Development Goals Report 2015 (PDF) . New York: FN .
eksterne links
- "5. Forbedre moderens sundhed" . Millennium -udviklingsmål . UNICEF.
- "Mors sundhed" . Verdens Sundhedsorganisation.
